la dysplasie fibromusculaire (FMD) est une maladie vasculaire idiopathique, non inflammatoire et non athérosclérotique des artères de petite à moyenne taille.1,2 depuis qu’elle a été identifiée pour la première fois en 1938, la fièvre aphteuse a été décrite dans pratiquement tous les lits artériels, mais affecte le plus souvent les artères carotides rénales et extracrâniennes. Cet article se concentre sur la fièvre aphteuse cérébrovasculaire, les symptômes neurologiques courants associés à la fièvre aphteuse et la relation entre la fièvre aphteuse et l’AVC.,
épidémiologie
étant donné que la fièvre aphteuse est couramment identifiée chez les personnes asymptomatiques, il est difficile de déterminer la prévalence exacte et les antécédents naturels. Selon le Registre américain de la fièvre aphteuse, l’âge médian au diagnostic est de 51,9 ans, 90% des personnes diagnostiquées sont des femmes, 72% souffrent d’hypertension et 60% ont des maux de tête importants.3 une minorité de personnes atteintes de fièvre aphteuse déclarent avoir un proche parent atteint de fièvre aphteuse, bien qu’environ 80% des parents du Premier ou du deuxième degré souffrent d’hypertension et que 53,5% déclarent des antécédents d’AVC., Il est également fréquent que la fièvre aphteuse affecte les artères rénales et cérébrocervicales, avec une coprévalence d’environ 65%.3 L’Angiographie par tomodensitométrie (OTC) moderne et l’Angiographie par résonance magnétique améliorée par contraste (ARM) ont amélioré la caractérisation radiographique et le diagnostic de la fièvre aphteuse. Parmi les personnes atteintes de fièvre aphteuse cérébro-cervicale, 95% ont une atteinte carotidienne, souvent bilatérale, et 70% ont une atteinte des artères vertébrales.,4
physiopathologie et génétique
la physiopathologie de la fièvre aphteuse est mal comprise, bien que les preuves histologiques suggèrent qu’une transformation défectueuse des fibroblastes des cellules musculaires lisses entraîne une dégradation des lamines élastiques, une synthèse aberrante du collagène et une fibroplasie segmentaire.5 les adultes ont le plus souvent une fibroplasie médiale plutôt que d’autres sous-types histologiques.4,6 des preuves solides soutiennent l’héritabilité de la fièvre aphteuse avec une coprévalence élevée de la fièvre aphteuse chez les jumeaux et les parents au premier degré, bien qu’il n’y ait pas de formes à gène unique connues.,4 des études récentes d’association à l’échelle du génome ont identifié le premier locus génique associé à la fièvre aphteuse, un polymorphisme nucléotidique unique (rs9349379) dans le gène régulateur 1 de la phosphatase et de l’actine (PHACTR1) sur le chromosome 6.7 cette variante est également associée à la migraine, à la dissection de l’artère cervicale (CeAD) et à la dissection spontanée de l’artère coronaire, et est inversement associée à la maladie coronarienne athéromateuse et à la calcification.8 la variante PHACTR1 est connue pour réguler l’expression de l’endothéline-1, un vasoconstricteur endogène.,9
présentation et Diagnostic
la présentation clinique de la fièvre aphteuse dépend du lit vasculaire affecté (Figure 1). Dans tous les endroits, les 3 symptômes les plus courants sont l’hypertension, les maux de tête et les acouphènes pulsatiles.3 le symptôme le plus courant de la fièvre aphteuse cérébro-cervicale est l’acouphène pulsatile, souvent décrit comme un whooshing dans l’oreille. Un bruit carotidien peut souvent être ausculté lors d’un examen physique, en corrélation avec un écoulement turbulent dans les artères cervicales touchées. Chez les personnes touchées par la fièvre aphteuse cérébrovasculaire, 70% ont des maux de tête, avec 30% ou plus caractérisés comme une migraine., Les personnes atteintes de fièvre aphteuse cérébrale peuvent également être diagnostiquées de manière concomitante avec une dissection de l’artère cervicale, avec ou sans crise ischémique transitoire (ait) ou accident vasculaire cérébral.
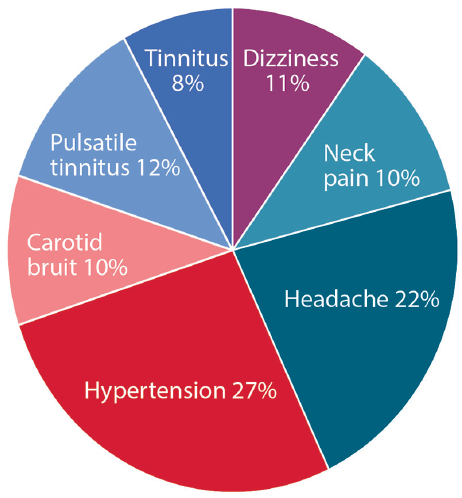
Cliquez pour agrandir
la Figure 1. Apparition des signes et symptômes les plus courants de dysplasie fibromusculaire.
le Diagnostic et la classification de la fièvre APHTEUSE est basé sur l’aspect angiographique., La fièvre aphteuse multifocale représente 90% des cas et se caractérise par une apparence de chaîne de perles représentant une dilatation et une constriction artérielles alternées (Figure 2). La fièvre aphteuse focale représente 10% des cas et se caractérise par un rétrécissement lisse concentrique ou tubulaire unifocal,10 le plus souvent dans les segments moyen et distal de l’artère carotide interne et le segment V3-V4 des artères vertébrales. La fièvre aphteuse intracrânienne est rare et plus répandue chez les enfants atteints de sous-types de fièvre aphteuse intimale.5 Aucune modalité d’imagerie particulière n’est requise pour le diagnostic, mais le CTA ou L’ARM sont utilisés le plus fréquemment.,10 l’artériographie par soustraction numérique (DSA) est l’imagerie standard pour le diagnostic, mais elle est plus invasive, en particulier pour les personnes atteintes de fièvre aphteuse qui peuvent présenter un risque plus élevé de dissection iatrogène. L’échographie Duplex peut être utile pour le diagnostic et la surveillance de la fièvre aphteuse carotidienne. Cependant, la fièvre aphteuse existe souvent dans le segment médian ou distal des artères carotides, et l’échographie est moins sensible pour évaluer les artères vertébrales cervicales.
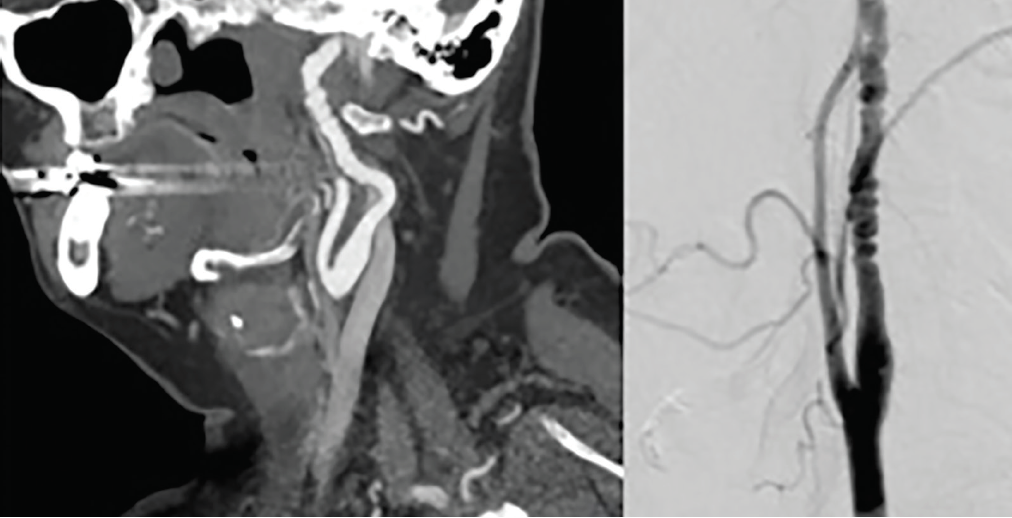
Cliquez pour agrandir
la Figure 2., Dysplasie Fibromusculaire De L’Artère Carotide. Une angiographie TDM (à gauche) et une angiographie par soustraction numérique (à droite) démontrent l’apparition d’une sténose et d’une dilatation alternées compatibles avec une dysplasie fibromusculaire (FMD) dans l’artère carotide interne médicervicale.
Manifestations neurologiques
l’histoire naturelle observée de la fièvre aphteuse dans les cas asymptomatiques diagnostiqués incidemment est relativement bénigne.,1 cependant, dans certains cas, le diagnostic initial de la fièvre aphteuse est posé dans le cadre d’un accident vasculaire cérébral, qui, en tant que manifestation de la fièvre aphteuse, est le plus souvent dû à une dissection concomitante de l’artère cervicale (CeAD). Par rapport à la population générale, la fièvre aphteuse est associée à une prévalence plus élevée d’anévrismes intracrâniens, en particulier chez les femmes. Dans le registre américain de la fièvre aphteuse, plus de 40% des personnes atteintes de fièvre aphteuse déclarent avoir un CeAD ou un anévrisme associé, bien qu’il s’agisse probablement d’une surestimation de la véritable histoire naturelle compte tenu du biais de référence et d’échantillonnage dans cette population.11
la Migraine, les Maux de tête., La manifestation neurologique la plus courante de la fièvre aphteuse est la migraine. Près de 80% des personnes atteintes de fièvre aphteuse cérébrale rapportent des maux de tête, le plus souvent des migraines.12,13 la relation entre les céphalées et la fièvre aphteuse est mal comprise et probablement multifactorielle. Les mécanismes proposés comprennent le flux sanguin cérébrovasculaire Non laminaire, l’hypertension incontrôlée, la dérégulation de la régulation sympathique dans la paroi de l’artère cervicale ou une sensibilité accrue à la douleur durale. La migraine réfractaire peut également se manifester par un symptôme présent ou une séquelle résiduelle du CeAD.,13 d’un point de vue clinique, les symptômes neurologiques transitoires de la fièvre aphteuse résultant de l’aura de migraine sont souvent diagnostiqués à tort comme des AIT et nécessitent un jugement minutieux pour guider la prise en charge.
dissection de L’artère cervicale (CeAD). La définition de CeAD est la présence d’un hématome mural dans la paroi d’une artère cervicale (carotide ou vertébrale) résultant d’une déchirure intimale ou d’un saignement direct dans la paroi secondaire à une rupture du vasa vasorum.,14 l’incidence estimée du CeAD dans la population générale est de 2 à 3 pour 100 000, bien que l’incidence réelle soit probablement plus élevée chez les personnes atteintes de fièvre aphteuse et d’autres vasculopathies prédisposantes du tissu conjonctif.15,16 la Coprévalence du CeAD et de la fièvre aphteuse cérébrale varie de 5% à 15% dans les études observationnelles, et est plus élevée chez ceux présentant plusieurs CeAD.5,10,17 environ 70% des CeAD présentent un AVC ou un AIT qui peut souvent être retardé de quelques jours ou semaines à partir de la dissection artérielle initiale., L’AVC ischémique résulte le plus souvent de la formation d’un thromboembole ou d’une occlusion complète sur le site de dissection. Rarement, une dissection de l’artère vertébrale s’étendant dans le segment intradural peut se manifester par une hémorragie sous-arachnoïdienne (SAH).14
en outre, le CeAD peut présenter avec d’autres symptômes focaux neurologiques, y compris le syndrome de Horner partiel (c’est-à-dire la ptose ipsilatérale et le myosis) de la perturbation des voies oculosympathiques ascendantes dans l’artère carotide interne. Il est rare que la paralysie du nerf crânien inférieur (CN) résulte d’une ischémie ou d’une lésion du nerf glossopharyngé ou du nerf vague., En revanche, la dissection de l’artère vertébrale présente généralement un syndrome vestibulaire aigu, avec ou sans accident vasculaire cérébral postérieur impliquant le territoire de l’artère cérébelleuse inférieure postérieure (PICA) et un infarctus médullaire latéral et/ou cérébelleux. Il est important de reconnaître que dans le CeAD, les dissections carotidiennes ou vertébrales provoquent souvent des douleurs ipsilatérales au visage ou au cou d’intensité modérée et un mal de tête non spécifique pouvant imiter la migraine ou les céphalées en grappe.,14 en raison de cette association, l’incidence de douleurs aiguës au cou ou au visage avec de nouveaux symptômes neurologiques focaux chez une personne atteinte de fièvre aphteuse justifie une évaluation neurologique urgente et une imagerie vasculaire cervicale pour exclure le CeAD.
Anévrismes Intracrâniens. À n’importe quel site artériel, la fièvre aphteuse est associée à une prévalence accrue d’anévrismes intracrâniens (IA), en particulier chez les femmes.,18,19 dans le Registre américain de la fièvre aphteuse, 13% des femmes ayant eu une imagerie intracrânienne avaient au moins 1 IA et 4% avaient plusieurs IAs, bien que la prévalence exacte dans la population générale atteinte de fièvre aphteuse soit inconnue en raison du biais d’échantillonnage dans les données du registre. Le risque de rupture d’anévrisme peut être plus élevé chez les patients atteints de fièvre aphteuse à des tailles plus petites, bien que cela soit controversé. Comme dans la population générale, le tabagisme est significativement associé à la croissance et à la formation de L’IA chez les personnes atteintes de fièvre aphteuse.10,11,18 il n’est pas clair si les personnes atteintes de fièvre aphteuse nécessitent une surveillance angiographique plus fréquente pour les IAs non interrompues.,
prise en charge
la prise en charge de la fièvre aphteuse cérébrale dépend en grande partie des symptômes présents et de toutes les complications neurologiques associées telles que le CeAD, la migraine ou l’anévrisme. Alors que les lignes directrices fondées sur des preuves font défaut, une compréhension attentive de l’approche diagnostique de la fièvre aphteuse et de l’histoire naturelle attendue guide l’opinion d’experts et le conseil approprié des patients concernant leur risque cérébrovasculaire.
maux de tête
la prise en charge des maux de tête chez les personnes atteintes ou non de fièvre aphteuse est similaire et largement motivée par une caractérisation précise du sous-type de maux de tête., La gestion de la Migraine chez les personnes atteintes ou non de fièvre aphteuse est également similaire, compte tenu des stratégies préventives et du traitement abortif lorsqu’il est indiqué. Cependant, une considération importante chez les patients atteints de fièvre aphteuse concerne l’utilisation de médicaments abortifs vasoactifs, tels que les ergots et les triptans, qui peuvent introduire un risque supplémentaire chez les patients déjà à risque d’accident vasculaire cérébral ou de dissection.18 cela est particulièrement préoccupant pour les personnes atteintes de fièvre aphteuse et ayant des antécédents concomitants de dissection spontanée de l’artère coronaire (DSCA), chez lesquelles les médicaments vasoconstricteurs tels que les triptans sont une contre-indication absolue., Les thérapies abortives alternatives pour la migraine aiguë dans le cadre de la fièvre aphteuse peuvent inclure la classe antidopaminergique (par exemple, la prochlorpérazine, le métoclopramide) ou un bref cône stéroïde. Les injections de toxine botulique peuvent également être efficaces pour la migraine chronique réfractaire dans la fièvre aphteuse. Plus récemment, l’approbation des inhibiteurs du peptide lié au gène de la calcitonine (CGRP) offre une autre stratégie probablement efficace pour traiter la migraine dans la fièvre aphteuse., Bien que les essais cliniques approuvant ces nouveaux agents n’aient révélé aucun effet secondaire cardiovasculaire ou cérébrovasculaire important20,d’autres observations longitudinales et des pratiques réelles sont nécessaires pour le vérifier.
Dissection de L’artère cervicale
l’âge médian pour l’incidence du CeAD est au début des années 40, bien que les personnes atteintes de fièvre aphteuse et d’autres vasculopathies du tissu conjonctif puissent être plus à risque chez les plus jeunes. L’accident vasculaire cérébral et L’AIT sont associés au CeAD dans environ 70% des cas et surviennent généralement dans les premières semaines suivant la dissection., L’incidence de l’accident vasculaire cérébral ou de L’AIT est souvent latente à une lésion artérielle car l’hématome intramural se développe et le risque de thromboembolie intraluminale augmente. Au fur et à mesure que le vaisseau guérit au fil des semaines ou des mois, le risque d’AVC diminue avec un risque estimé à long terme de récidive variant de 1% à 3%.21-23
Il n’y a pas encore d’essais cliniques portant sur le traitement du CeAD spécifique à la fièvre aphteuse, de sorte que la prise en charge est extrapolée à partir du traitement du CeAD dans son ensemble., L’étude CADISSYA a comparé 3 à 6 mois de traitement antiplaquettaire avec 3 à 6 mois d’anticoagulation avec warfarine et n’a montré aucune différence dans la récurrence de l’AVC après l’événement CeAD initial. Cette étude a abouti à une recommandation de classe IIa, niveau B assimilant antiplaquettaire et anticoagulation pendant 3 à 6 mois après le CeAD.24 cependant, il n’y a pas de rapport sur le nombre de participants à cet essai qui ont également eu la fièvre aphteuse., Il n’y a pas non plus EU d’études robustes portant spécifiquement sur l’utilisation d’anticoagulants oraux à action directe (par exemple, l’apixaban, le rivaroxaban ou le dabigatran) comme prévention secondaire précoce dans le CeAD et la fièvre aphteuse. Néanmoins, le traitement antiplaquettaire peut être préféré en raison de la sécurité et de la commodité, à moins qu’il n’y ait un thrombus intraluminal clair ou des événements thromboemboliques récurrents malgré le traitement antiplaquettaire.
Il n’y a pas d’essais randomisés de traitement endovasculaire du CeAD dans le contexte de la fièvre aphteuse., Cependant, étant donné que la sténose vasculaire après le CeAD se recanalise généralement sans intervention, le traitement endovasculaire doit être réservé aux personnes présentant une hypoperfusion cérébrale récurrente ou des événements thromboemboliques malgré un traitement antithrombotique optimisé.25 les personnes atteintes de fièvre aphteuse peuvent également présenter un risque plus élevé de dissection iatrogène avec des interventions à base de cathéter, ce qui doit être pris en compte en ce qui concerne le risque périprocédural.,
Il est conseillé aux personnes atteintes de fièvre aphteuse à risque de CeAD incident ou récurrent d’éviter les activités associées à une hyperextension extrême ou à une rotation latérale du cou, en particulier la manipulation chiropratique de la colonne cervicale. Des précautions doivent être prises pour amortir le cou pendant la chirurgie, les rendez-vous chez le dentiste ou d’autres activités prolongées avec hyperextension forcée. L’exercice de Routine et les activités cardiovasculaires ne sont pas une contre-indication, sauf s’il existe également des antécédents de dissection spontanée de l’artère coronaire nécessitant une modération supplémentaire.,
accident vasculaire cérébral ischémique
la survenue d’un accident vasculaire cérébral ischémique chez les personnes atteintes de fièvre aphteuse en l’absence de CeAD associé ou d’un autre mécanisme thromboembolique reste controversée. Néanmoins, la prise en charge de l’AVC aigu chez les patients atteints de fièvre aphteuse doit suivre les directives standard relatives à l’AVC.26 par exemple, un diagnostic connu de fièvre aphteuse n’est pas une contre-indication au traitement fibrinolytique ou à la thrombectomie mécanique dans les cas admissibles.,
Les personnes atteintes de fièvre aphteuse et ayant des antécédents d’AVC devraient prendre des antiplaquettaires pour la prévention secondaire, à moins qu’il n’y ait un mécanisme d’AVC concurrent justifiant une anticoagulation telle qu’une fibrillation auriculaire paroxystique ou un État hypercoagulable. Notamment, les statines ne sont pas principalement indiquées pour la prévention de l’AVC secondaire chez les personnes atteintes de CeAD dans le cadre de la fièvre aphteuse, et peuvent en effet avoir une relation inverse avec le risque de dissection artérielle.27,28
fièvre aphteuse asymptomatique
la fièvre aphteuse asymptomatique lorsqu’elle est découverte incidemment a une histoire naturelle favorable., Quoi qu’il en soit, les déclarations de consensus suggèrent une imagerie vasculaire 1 fois du cerveau au bassin, avec CTA ou MRA, pour dépister les anévrismes, les dissections et la fièvre aphteuse dans d’autres lits artériels.29 pour les personnes atteintes de fièvre aphteuse et sans antécédents d’AVC, le bénéfice à long terme du traitement antiplaquettaire pour la prévention primaire de l’AVC est inconnu et doit être évalué en fonction du risque de saignement à long terme.,
résumé
vasculopathie Non athéroscléreuse rare et non inflammatoire, la fièvre aphteuse affecte le plus souvent les artères rénales et cervicales, est beaucoup plus fréquente chez les femmes et est diagnostiquée soit par imagerie vasculaire, soit avec des symptômes de céphalées et d’acouphènes se présentant à l’âge moyen. L’incidence de l’AVC dans la fièvre aphteuse est principalement associée au CeAD et peut être gérée de manière conservatrice avec un traitement antiplaquettaire et en évitant les efforts cervicaux à haut risque. Les Patients atteints de fièvre aphteuse doivent également être considérés pour le dépistage et la surveillance de la formation et de la croissance de L’IA., D’autres recherches (Figure 3) sont nécessaires pour mieux comprendre la génétique, la physiopathologie et le traitement optimal pour les patients symptomatiques atteints de fièvre aphteuse et pour, espérons-le, éviter les complications cérébrovasculaires évitables.
Cliquez pour agrandir
la Figure 3. Un certain nombre de priorités de recherche permettront de mieux comprendre la dysplasie fibromusculaire (FMD), de développer des thérapies et des stratégies de dépistage et de surveillance, et de comprendre quand éviter une intervention., Des données épidémiologiques améliorées concernant l’histoire naturelle de la fièvre aphteuse, l’association avec les événements cardiovasculaires (par exemple, accident vasculaire cérébral, dissection et anévrisme) et les facteurs de risque sont nécessaires et il sera essentiel de comprendre la physiopathologie moléculaire de la fièvre aphteuse et la biologie partagée et distincte en relation avec d’autres artériopathies Non athérosclérotiques. La compréhension de la génétique de la fièvre aphteuse grâce à la recherche sur la PHACTR1 et à d’autres facteurs génétiques contribuant au risque de fièvre aphteuse appuiera ces deux objectifs., Ces priorités nécessitent des études de cohorte, des études familiales, des études génomiques et autres études omiques et l’établissement de biobanques de sang, de plasma et de tissu vasculaire.
un.
1. Olin JW, Gornik HL, Bacharach JM, et coll. Dysplasie fibromusculaire: état de la science et questions critiques sans réponse: une déclaration scientifique de L’American Heart Association. Circulation. 2014;129(9):1048-1078.
2. Palubinskas AJ, Ripley HR. hyperplasie fibromusculaire dans les artères extrarénales. Radiologie. 1964;82:451-455.
3., Olin JW, Froehlich J, Gu X, et coll. Le Registre des États-Unis pour la dysplasie fibromusculaire: résultats chez les 447 premiers patients. Circulation. 2012;125(25):3182-3190.
4. Touze E, Oppenheim C, Trystram D, et al. Dysplasie fibromusculaire des artères cervicales et intracrâniennes. Int J Course. 2010;5(4):296-305.
5. Suderland AM, Meschia JF, Worrall BB. Associations partagées d’artériopathies Non athérosclérotiques, de gros vaisseaux, cérébrovasculaires: compte tenu des anévrismes intracrâniens, de la dissection de l’artère cervicale, de la maladie de moyamoya et de la dysplasie fibromusculaire. Curr Opin Neurol. 2013;26(1):13-28.,
6. Stanley JC, Gewertz BL, Bove EL, Sottiurai V, Fry WJ. Fibrodysplasie artérielle. Caractère histopathologique et concepts étiologiques actuels. Arch Surgeons 1975;110(5):561-566.
7. Kiando SR, Tucker NR, Castro-Vega LJ, et coll. PHACTR1 est un locus de susceptibilité génétique pour la dysplasie fibromusculaire soutenant son modèle génétique complexe de l’héritage. PLoS Genet. 2016; 12: e1006367.
8. Di Monaco S, Georges A, LENGELE JP, Vikkula M, Persu A. génomique de la dysplasie fibromusculaire. Int J Mol Sci. 2018; 19 (5): pii: E1526.
9. Gupta RM, Hadaya J, Trehan A, et al., Une variante génétique associée à cinq maladies vasculaires est un régulateur distal de l’expression du gène endothéline-1. Cellule. 2017; 170 (3): 522-533,e15.
10. Touze E, Southerland AM, Boulanger M, et al. Dysplasie fibromusculaire et ses manifestations neurologiques: une revue systématique. JAMA Neurol. 2019;76(2):217-226.
11. Kadian-Dodov D, Gornik HL, Gu X, et al. Dissection et anévrisme chez les patients atteints de dysplasie fibromusculaire: résultats du Registre américain de la fièvre aphteuse. J Am Coll Cardiol. 2016;68(2):176-185.
12. Mettinger KL, Ericson K. dysplasie fibromusculaire et le cerveau. I., Observations sur les caractéristiques angiographiques, cliniques et génétiques. Coup. 1982;13:46-52.
13. O’Connor SC, Poria N, Gornik HL. Dysplasie fibromusculaire: une mise à jour pour le clinicien des maux de tête. Mal. 2015;55(5):748-755.
14. Debette S, Leys D. dissections des artères cervicales: facteurs prédisposants, diagnostic et résultats. Lancet Neurol. 2009;8(7):668-678.
15. Giroud M, Fayolle H, Andre N, et coll. Incidence de la dissection de l’artère carotide interne dans la communauté de Dijon. J Neurol Neurochirurgie Psychiatrie. 1994;57(11):1443.
16. Lee VH, Brun RD, Jr, Mandrekar JN, Mokri B., L’Incidence et les résultats de la dissection de l’artère cervicale: une étude basée sur la population. Neurologie. 2006;67(10):1809-1812.
17. Bejot Y, Aboa-Eboule C, Debette S, et coll. Caractéristiques et résultats des patients présentant une dissection multiple de l’artère cervicale. Coup. 2014;45(1):37-41.
18. Cloft HJ, Kallmes DF, KALLMES MH, Goldstein JH, Jensen moi, Dion JE. Prévalence des anévrismes cérébraux chez les patients atteints de dysplasie fibromusculaire: une réévaluation. J Neurosurg. 1998;88(3):436-440.
19. Lather HD, Gornik HL, Olin JW, et al., Prévalence de l’anévrisme intracrânien chez les femmes atteintes de dysplasie fibromusculaire: un rapport du registre américain pour la dysplasie fibromusculaire. JAMA Neurol. 2017;74(9):1081-1107.
20. Favoni C, Giani L, Al-Hassany L, et al. CGRP et migraine d’un point de vue cardiovasculaire: qu’attendons-nous du blocage de CGRP? J Maux De Tête Douleur. 2019;20(1):27.
21. Schievink WI, Mokri B, O’Fallon WM. Dissection spontanée récurrente de l’artère cervicale. N Engl J Med. 1994;330(6):393-397.
22. Kennedy F, Lanfranconi S, Hicks C, et coll., Antiplaquettaires vs anticoagulation pour dissection: CADISS bras non randomisé et méta-analyse. Neurologie. 2012;79(7):686-689.
23. Debette S. physiopathologie et facteurs de risque de dissection de l’artère cervicale: qu’avons-nous appris des grandes cohortes hospitalières? Curr Opin Neurol. 2014;27(1):20-28.
24. Les enquêteurs du procès CADISS, Markus HS, Hayter E, et coll. Traitement antiplaquettaire comparé au traitement anticoagulant pour la dissection de l’artère cervicale (CADISS): essai randomisé. Lancet. Neurol 2015; 14 (4): 361-367.
25. Peng J, Liu Z, Luo C, et coll., Traitement de la dissection de l’artère cervicale: antithrombotiques, thrombolyse et thérapie endovasculaire. Biomed Res Int. 2017;2017:3072098.
26. Powers WJ, Rabinstein AA, Ackerson T, et coll. Lignes directrices pour la prise en charge précoce des patients avec un avc ischémique aigu: 2019 mise à jour de l’2018 lignes directrices pour la prise en charge précoce de l’avc ischémique aigu: un guide pour les professionnels de la santé de l’American Heart Association/American Stroke Association. Coup. 2019; 50 (12): e344-e418.
27. Kernan WN, Ovbiagele B, Black HR, et coll., Lignes directrices pour la prévention de l’avc chez les patients ayant subi un avc et accident ischémique transitoire: un guide pour les professionnels de la santé de l’American Heart Association/American Stroke Association. Coup. 2014;45(7):2160-2236.
28. Debette S, Metso T, Pezzini A, et coll. Association des facteurs de risque vasculaires avec la dissection de l’artère cervicale et l’AVC ischémique chez les jeunes adultes. Circulation. 2011;123(14):1537-1544.
29. Gornik HL, Persu A, Adlam D, et al. Premier consensus international sur le diagnostic et la prise en charge de la dysplasie fibromusculaire. Vasc Med. 2019;24(2):164-189.,
AMS reçoit le soutien de la recherche du NIH( NINDS, NHLBI), AHA/ASA, le Coulter Translational Research Fund, et Diffusion Pharmaceuticals, Inc. Je fournis également des conseils juridiques spécialisés dans les cas de neurologie vasculaire.
BBW est rédacteur en chef adjoint de la revue Neurology, reçoit des fonds du NIH (NINDS actuels, NCATS et NINDS antérieurs, NHGRI) et de la Commission australo-américaine Fulbright, et ne rapporte aucun soutien commercial.




