la displasia Fibromuscular (DMF) es una enfermedad vascular idiopática, no inflamatoria y no ateroesclerótica de las arterias de tamaño pequeño a mediano.1,2 desde que se identificó por primera vez en 1938, la fiebre aftosa se ha descrito en prácticamente todos los lechos arteriales, pero afecta más comúnmente a las arterias carótidas renales y extracraneales. Este artículo se centra en la fiebre aftosa cerebrovascular, los síntomas neurológicos comunes asociados con la fiebre aftosa y la relación entre la fiebre aftosa y el accidente cerebrovascular.,
Epidemiología
debido a que la DMF se identifica comúnmente en individuos asintomáticos, es difícil determinar la prevalencia exacta y la historia natural. Según el registro de la fiebre aftosa de los Estados Unidos, la edad media en el momento del diagnóstico es de 51,9 años, el 90% de las personas diagnosticadas con fiebre aftosa son mujeres, el 72% tienen hipertensión y el 60% tienen dolores de cabeza significativos.3 una minoría de personas con fiebre aftosa reporta un pariente cercano con fiebre aftosa, aunque aproximadamente 80% de los familiares de primer o segundo grado tienen hipertensión y 53,5% reportan antecedentes de accidente cerebrovascular., Es igualmente común que la fiebre aftosa afecte las arterias renal y cerebrocervical, con aproximadamente un 65% de coprevalencia.3 la angiografía por TC (ATC) moderna y la angiografía por resonancia magnética (ARM) con contraste han mejorado la caracterización radiográfica y el diagnóstico de la fiebre aftosa. Entre los individuos con DMF cerebrocervical, 95% tienen compromiso carotídeo, a menudo bilateral, y 70% tienen compromiso de las arterias vertebrales.,4
Fisiopatología y genética
la fisiopatología de la DMF es poco conocida, aunque la evidencia histológica sugiere que una transformación defectuosa de los fibroblastos de células musculares lisas conduce a la degradación de las láminas elásticas, la síntesis aberrante de colágeno y la fibroplasia segmentaria.5 los adultos con mayor frecuencia tienen fibroplasia medial en lugar de otros subtipos histológicos.4,6 evidencia sólida apoya la heredabilidad de la FMD con alta coprevalencia de la FMD en gemelos y parientes de primer grado, aunque no hay formas conocidas de un solo gen.,4 estudios recientes de asociación genómica identificaron el primer locus génico asociado a la DMF, un polimorfismo de un solo nucleótido (rs9349379) en el gen fosfatasa y regulador de actina 1 (PHACTR1) en el cromosoma 67.esta variante también se asocia a migraña, disección de la arteria cervical (CeAD) y disección espontánea de la arteria coronaria, y se asocia inversamente con enfermedad arterial coronaria ateromatosa y calcificación.8 se sabe que la variante PHACTR1 regula la expresión de endotelina-1, un vasoconstrictor endógeno.,9
Presentación y Diagnóstico
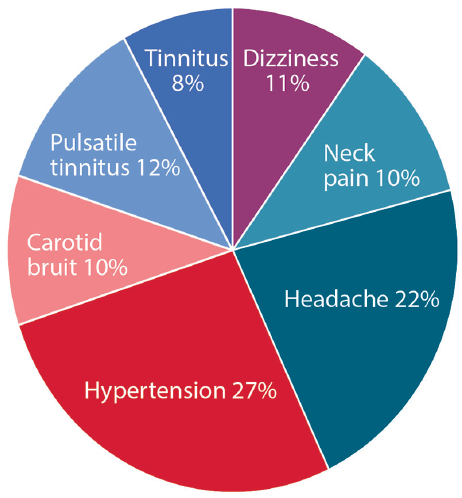
La presentación clínica de la enfermedad depende del lecho vascular afectado (Figura 1). En todos los lugares, los 3 síntomas de presentación más comunes incluyen hipertensión, dolor de cabeza y tinnitus pulsátil.3 el síntoma de presentación más común de la fiebre aftosa cerebrocervical es el tinnitus pulsátil, a menudo descrito como zumbido en el oído. Un soplo carotídeo a menudo puede auscultarse en el examen físico, lo que se correlaciona con un flujo turbulento en las arterias cervicales afectadas. En los afectados por la fiebre aftosa cerebrovascular, el 70% tienen dolores de cabeza, con un 30% o más caracterizados como migraña., Las personas con FMD cerebrocervical también pueden ser diagnosticadas concomitantemente con disección de la arteria cervical, presentando o sin ataque isquémico transitorio (AIT) o accidente cerebrovascular.
haga Clic para ver más grande
la Figura 1. Aparición de los signos y síntomas más comunes de displasia fibromuscular.
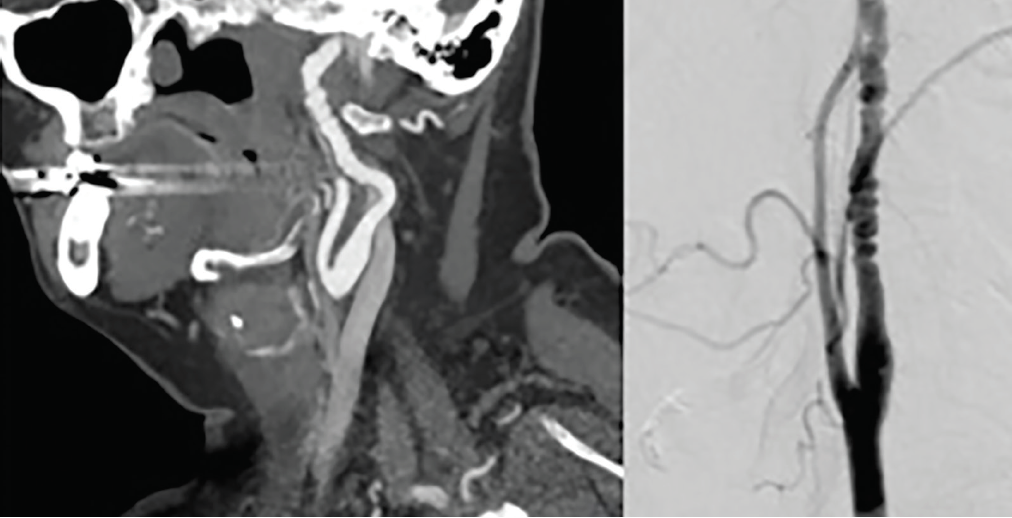
el Diagnóstico y clasificación de la enfermedad se basa en la apariencia angiográfica., La DMF Multifocal representa el 90% de los casos y se caracteriza por una apariencia de cadena de perlas que representa la alternancia de dilatación arterial y constricción (Figura 2). La DMF Focal representa el 10% de los casos y se caracteriza por un estrechamiento liso concéntrico o tubular unifocal10,con mayor frecuencia en los segmentos medio y distal de la arteria carótida interna y en el segmento V3-V4 de las arterias vertebrales. La fiebre aftosa intracraneal es poco frecuente y más prevalente en niños con subtipos de fiebre aftosa íntima.5 No se requiere ninguna modalidad de imagen particular para el diagnóstico, pero la ATC o la arm se utilizan con mayor frecuencia.,10 la arteriografía digital por sustracción (DSA) es la imagen estándar para el diagnóstico, pero es más invasiva, particularmente para las personas con fiebre aftosa que pueden tener un mayor riesgo de disección iatrogénica. La ecografía dúplex puede ser útil para el diagnóstico y la monitorización de la fiebre aftosa carotídea. Sin embargo, la fiebre aftosa a menudo existe en el segmento medio o distal de las arterias carótidas, y el ultrasonido es menos sensible para evaluar las arterias vertebrales cervicales.
haga Clic para ver más grande
la Figura 2., Displasia Fibromuscular De La Arteria Carótida. Una angiografía por TC (izquierda) y una Angiografía Digital por sustracción (derecha) demuestran la aparición de una estenosis alterna y una dilatación compatible con displasia fibromuscular (DMF) en la arteria carótida interna del centro servical.
manifestaciones neurológicas
La Historia natural observada de la DMF en casos asintomáticos diagnosticados incidentalmente es relativamente benigna.,1 Sin embargo, en algunos casos el diagnóstico inicial de la fiebre aftosa se realiza en el entorno del accidente cerebrovascular, que como manifestación de la fiebre aftosa, es más a menudo debido a la disección concomitante de la arteria cervical (CeAD). En comparación con la población general, la fiebre aftosa se asocia con una mayor prevalencia de aneurismas intracraneales, particularmente en mujeres. En el registro de fiebre aftosa de los Estados Unidos, más del 40% de las personas con fiebre aftosa reportan CeAD asociado o aneurisma, aunque esto es probablemente una sobreestimación de la verdadera historia natural dado el sesgo de referencia y muestreo en esta población.11
migrañas., La manifestación neurológica más común de la fiebre aftosa es la migraña. Casi el 80% de las personas con fiebre aftosa cerebrocervical reportan dolores de cabeza, más comúnmente migraña.12,13 la relación entre cefalea y fiebre aftosa es poco conocida y probablemente multifactorial. Los mecanismos propuestos incluyen flujo sanguíneo cerebrovascular no laminar, hipertensión no controlada, desregulación de la regulación simpática en la pared arterial cervical o aumento de la sensibilidad al dolor dural. La migraña refractaria también puede manifestarse como síntoma de presentación o secuela residual de la CeAD.,13 desde una perspectiva clínica, Los síntomas neurológicos transitorios en la fiebre aftosa resultantes del aura de migraña a menudo se diagnostican erróneamente como AIT y requieren una adjudicación cuidadosa para guiar el manejo.
disección de la arteria Cervical (CeAD). La definición de CeAD es la presencia de un hematoma mural en la pared de una arteria cervical (carótida o vertebral) resultante de un desgarro intimal o sangrado directo dentro de la pared secundaria a una ruptura Vasa vasorum.,14 la incidencia estimada de CeAD en la población general es de 2 a 3 por 100.000, aunque la incidencia real es probablemente mayor en personas con DMF y otras vasculopatías predisponentes del tejido conectivo.15,16 la Coprevalencia del CeAD y de la DMF cerebrocervical varía de 5 a 15% En estudios observacionales, y es mayor en aquellos que presentan un CeAD múltiple.5,10,17 aproximadamente el 70% de la CeAD se presenta con ictus o AIT que a menudo puede retrasarse por días o semanas desde la disección arterial inicial., El accidente cerebrovascular isquémico más a menudo resulta de la formación de tromboembolismo u oclusión completa en el sitio de la disección. En raras ocasiones, una disección de la arteria vertebral que se extiende hacia el segmento intradural puede manifestarse como hemorragia subaracnoidea (has).14
Además, CeAD puede presentar otros síntomas focales neurológicos, incluyendo el síndrome de Horner parcial (es decir, ptosis ipsilateral y miosis) de la interrupción de los tractos oculosimpáticos ascendentes en la arteria carótida interna. Con poca frecuencia, las parálisis del nervio craneal inferior (CN) se producen por isquemia relacionada o lesión de los nervios glosofaríngeo o vago., En contraste, la disección de la arteria vertebral comúnmente se presenta con un síndrome vestibular agudo, con o sin ictus de circulación posterior que involucra el territorio posterior de la arteria cerebelosa inferior (PICA) e infarto medular lateral y/o cerebeloso. Es importante reconocer que en CeAD, las disecciones carotídeas o vertebrales a menudo causan dolor de cara o cuello ipsilateral de intensidad moderada y una cefalea inespecífica que puede imitar la migraña o la cefalea en racimos.,14 debido a esta asociación, la incidencia de dolor agudo de cuello o cara con cualquier síntoma neurológico focal nuevo en una persona con fiebre aftosa justifica una evaluación neurológica urgente y la obtención de imágenes vasculares cervicales para descartar la EACC.
aneurismas intracraneales. En cualquier sitio arterial, la fiebre aftosa se asocia con un aumento de la prevalencia de aneurismas intracraneales (IA), particularmente en mujeres.,18,19 en el US FMD Registry, 13% de las mujeres que tuvieron imágenes intracraneales tuvieron al menos 1 IA y 4% tuvieron múltiples IAs, aunque se desconoce la prevalencia exacta en la población general con FMD debido al sesgo de muestreo en los datos del registro. El riesgo de ruptura del aneurisma puede ser mayor en pacientes con DMF en tamaños más pequeños, aunque esto es controvertido. Al igual que en la población general, el tabaquismo se asocia significativamente con el crecimiento y la formación de IA en personas con fiebre aftosa.10,11,18 no está claro si los individuos con fiebre aftosa requieren una monitorización angiográfica más frecuente para la EAI sin ruptura.,
manejo
El manejo de la fiebre aftosa cerebrocervical depende en gran medida de los síntomas que se presentan y de cualquier complicación neurológica asociada, como CeAD, migraña o aneurisma. Mientras que faltan directrices basadas en la evidencia, una comprensión cuidadosa del enfoque diagnóstico de la fiebre aftosa y la historia natural esperada guían la opinión de los expertos y el asesoramiento adecuado del paciente con respecto a su riesgo cerebrovascular.
cefalea
el manejo de la cefalea en individuos con o sin fiebre aftosa es similar y en gran medida está impulsado por una caracterización precisa del subtipo de cefalea., El manejo de la migraña En aquellos con o sin espejos de la fiebre aftosa también es similar, considerando tanto las estrategias preventivas como la terapia abortiva cuando está indicada. Sin embargo, una consideración importante en pacientes con fiebre aftosa se refiere al uso de medicamentos vasoactivos abortivos, tales como cornezuelos y triptanos, que pueden introducir riesgo adicional en pacientes que ya están en riesgo de accidente cerebrovascular o disección.18 Esto es de particular preocupación para las personas con fiebre aftosa y antecedentes concomitantes de disección espontánea de la arteria coronaria (SCAD), en quienes los medicamentos vasoconstrictivos como los triptanos son una contraindicación absoluta., Las terapias abortivas alternativas para la migraña aguda en el entorno de la fiebre aftosa pueden incluir la clase antidopaminérgica (por ejemplo, proclorperazina, metoclopramida), o una breve reducción de esteroides. Las inyecciones de toxina botulínica también pueden ser eficaces para la migraña crónica refractaria en la fiebre aftosa. Más recientemente, la aprobación de los inhibidores del péptido relacionado con el gen de la calcitonina (CGRP) ofrece otra estrategia posiblemente efectiva para tratar la migraña en la fiebre aftosa., Aunque los ensayos clínicos que aprueban estos nuevos agentes no han revelado efectos secundarios cardiovasculares o cerebrovasculares significativos, 20 se necesitan más observaciones longitudinales y práctica del mundo real para verificar esto.
disección de la arteria Cervical
la mediana de edad para la incidencia de CeAD está en los primeros 40 años, aunque las personas con fiebre aftosa y otras vasculopatías del tejido conectivo pueden tener un mayor riesgo en edades más jóvenes. El accidente cerebrovascular y el AIT se asocian con la EAC en aproximadamente el 70% de los casos, y por lo general ocurren en las primeras semanas después de la disección., La incidencia de accidente cerebrovascular o AIT es a menudo latente a la lesión arterial porque el hematoma intramural se expande y el riesgo de tromboembolismo intraluminal aumenta. A medida que el vaso se cura durante semanas o meses, el riesgo de accidente cerebrovascular disminuye con un riesgo estimado a largo plazo de recurrencia que varía en incidencia de 1 a 3%.21-23
todavía no hay ensayos clínicos que investiguen el tratamiento de la EAC específico para la fiebre aftosa, por lo que el manejo se extrapola del tratamiento de la EAC en general., El estudio CADISSYA comparó 3 a 6 meses de antiagregación plaquetaria con 3 a 6 meses de anticoagulación con warfarina y no mostró diferencia en la recurrencia del ictus después del evento inicial de CeAD. Este estudio resultó en una recomendación de clase IIa, nivel B que equiparaba antiagregación y anticoagulación durante 3 a 6 meses después de la Eacce.24 However, there is no report of the number of participants in this trial who also had FMD., Tampoco ha habido estudios sólidos que estudien específicamente el uso de anticoagulantes orales de acción directa (por ejemplo, apixaban, rivaroxaban o dabigatrán) como prevención secundaria temprana en la EAD y la fiebre aftosa. Sin embargo, la terapia antiagregante plaquetaria puede ser preferida por seguridad y conveniencia, a menos que haya trombo intraluminal claro o eventos tromboembólicos recurrentes a pesar de la terapia antiagregante plaquetaria.
no hay ensayos aleatorizados de tratamiento endovascular de la CeAD en el contexto de la fiebre aftosa., Sin embargo, debido a que la estenosis de los vasos después de la CeAD generalmente se recanaliza sin necesidad de intervención, la terapia endovascular se debe reservar para aquellos que tienen hipoperfusión cerebral recurrente o eventos tromboembólicos a pesar de la terapia antitrombótica optimizada.25 las personas con fiebre aftosa también pueden tener un mayor riesgo de disección iatrogénica con intervenciones basadas en catéter y esto debe tenerse en cuenta con respecto al riesgo periprocedimiento.,
Las personas con fiebre aftosa en riesgo de incidente o recidivante CeAD se les aconseja evitar las actividades asociadas con hiperextensión extrema o Rotación lateral del cuello, especialmente la manipulación quiropráctica de la columna cervical. Se debe tener precaución para amortiguar el cuello durante la cirugía, citas dentales u otras actividades prolongadas con hiperextensión forzada. El ejercicio rutinario y las actividades cardiovasculares no son una contraindicación, a menos que también haya un historial de disección espontánea de la arteria coronaria que requiera mayor moderación.,
ictus isquémico
la ocurrencia de ictus isquémico en individuos con DMF en ausencia de CeAD asociado u otro mecanismo tromboembólico sigue siendo controvertida. Sin embargo, el manejo del ictus agudo en pacientes con fiebre aftosa debe seguir las pautas estándar de ictus.26 por ejemplo, un diagnóstico conocido de fiebre aftosa no es una contraindicación para la terapia fibrinolítica o la trombectomía mecánica en casos elegibles.,
Las personas con fiebre aftosa y antecedentes de accidente cerebrovascular deben recibir medicamentos antiagregantes plaquetarios para prevención secundaria, a menos que exista un mecanismo de accidente cerebrovascular competitivo que justifique la anticoagulación, como la fibrilación auricular paroxística o un estado hipercoagulable. En particular, las estatinas no están indicadas principalmente para la prevención secundaria del accidente cerebrovascular en personas con CeAD en el contexto de la fiebre aftosa, y de hecho pueden tener una relación inversa con el riesgo de disección arterial.27,28
FMD asintomática
la FMD asintomática cuando se descubre incidentalmente tiene una historia natural favorable., Sin embargo, las declaraciones de consenso sugieren imágenes vasculares 1 vez desde el cerebro hasta la pelvis, con ATC o ARM, para detectar aneurismas, disecciones y fiebre aftosa en otros lechos arteriales.29 Para las personas con fiebre aftosa y sin antecedentes de accidente cerebrovascular, se desconoce el beneficio a largo plazo de la terapia antiagregante plaquetaria para la prevención primaria del accidente cerebrovascular y se debe sopesar contra el riesgo de sangrado a largo plazo.,
resumen
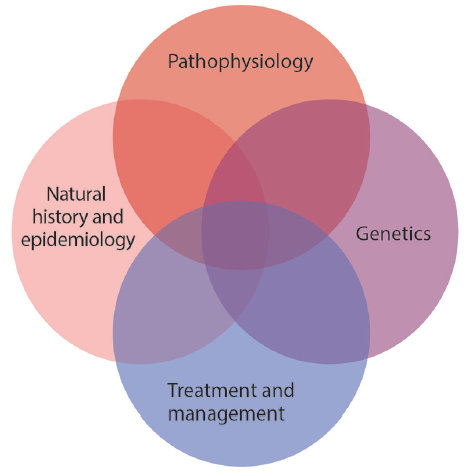
una vasculopatía no ateroesclerótica no inflamatoria rara, la fiebre aftosa afecta con mayor frecuencia a las arterias renal y cervical, es mucho más frecuente en las mujeres, y se diagnostica incidentalmente en imágenes vasculares o con síntomas de dolor de cabeza y zumbido de tinnitus que se presentan en la mediana edad. La incidencia de ictus en la fiebre aftosa se asocia principalmente con la EACC y se puede manejar de forma conservadora con terapia antiagregante plaquetaria y evitar el esfuerzo cervical de alto riesgo. Los pacientes con fiebre aftosa también deben ser considerados para el cribado y la monitorización de la formación y el crecimiento de IA., Se necesita más investigación (Figura 3) para comprender mejor la genética, la fisiopatología y el tratamiento óptimo para los pacientes sintomáticos con fiebre aftosa y, con suerte, evitar complicaciones cerebrovasculares prevenibles.
haga Clic para ver más grande
la Figura 3. Una serie de prioridades de investigación avanzarán en la comprensión de la displasia fibromuscular (FMD), el desarrollo de terapias y estrategias de detección y vigilancia, y la comprensión de cuándo evitar la intervención., Se necesitan mejores datos epidemiológicos sobre la historia natural de la fiebre aftosa, la asociación con eventos cardiovasculares (por ejemplo, accidente cerebrovascular, disección y aneurisma) y los factores de riesgo, y será esencial comprender la fisiopatología molecular de la fiebre aftosa y la biología compartida y distinta en relación con otras arteriopatías no ateroescleróticas. Comprender la genética de la fiebre aftosa a través de la investigación sobre PHACTR1 y otros contribuyentes genéticos al riesgo de fiebre aftosa respaldará ambos objetivos., Estas prioridades requieren investigación en estudios de cohortes, estudios basados en la familia, investigación genómica y otras omicas, y el establecimiento de biobancos de sangre, plasma y tejido vascular.
un.
1. Olin JW, Gornik HL, Bacharach JM, et al. Displasia Fibromuscular: estado de la ciencia y preguntas críticas sin respuesta: una declaración científica de la Asociación Americana del corazón. Circulación. 2014;129(9):1048-1078.
2. Palubinskas AJ, Ripley HR. La hiperplasia Fibromuscular en extrarrenal arterias. Radiología. 1964;82:451-455.
3., Olin JW, Froehlich J, Gu X, et al. The United States Registry for Fibromuscular displasia: resultados en los primeros 447 pacientes. Circulación. 2012;125(25):3182-3190.
4. Touze e, Oppenheim C, Trystram D, et al. Displasia Fibromuscular de las arterias cervicales e intracraneales. Int J Stroke. 2010;5(4):296-305.
5. Southerland AM, Meschia JF, Worrall BB. Asociaciones compartidas de arteriopatías cerebrovasculares no ateroescleróticas, de vasos grandes: considerando aneurismas intracraneales, disección de la arteria cervical, enfermedad de moyamoya y displasia fibromuscular. Curr Opin Neurolog. 2013;26(1):13-28.,
6. Stanley JC, Gewertz BL, Bove el, Sottiurai V, Fry WJ. Fibrodisplasia Arterial. Carácter histopatológico y conceptos etiológicos actuales. Arch Surg. 1975;110 (5): 561-566.
7. Kiando SR, Tucker NR, Castro-Vega LJ, et al. PHACTR1 es un locus de susceptibilidad genética para la displasia fibromuscular que apoya su complejo patrón genético de herencia. PLoS Genet. 2016; 12: e1006367.
8. Di Monaco S, Georges a, Lengele JP, Vikkula M, Persu A. Genómica de la displasia fibromuscular. Int J Mol Sci. 2018; 19 (5): pii: E1526.
9. Gupta RM, Hadaya J, Trehan A, et al., Una variante genética asociada con cinco enfermedades vasculares es un regulador distal de la expresión génica de la endotelina-1. Celular. 2017; 170(3): 522-533,e15.
10. Touze E, Southerland AM, Boulanger M, et al. Displasia Fibromuscular y sus manifestaciones neurológicas: una revisión sistemática. JAMA Neurol. 2019;76(2):217-226.
11. Kadian-Dodov D, Gornik HL, Gu X, et al. Disección y aneurisma en pacientes con displasia fibromuscular: hallazgos del Registro estadounidense de fiebre aftosa. J Am Coll Cardiol. 2016;68(2):176-185.
12. Mettinger KL, Ericson K. displasia Fibromuscular y el cerebro. I., Observaciones sobre las características angiográficas, clínicas y genéticas. Trazo. 1982;13:46-52.
13. O’Connor SC, Poria N, Gornik HL. Displasia Fibromuscular: una actualización para el médico de dolor de cabeza. Dolor. 2015;55(5):748-755.
14. Debette s, Leys D. Cervical-artery dissections: predisposing factors, diagnosis, and outcome. Lancet Neurol. 2009;8(7):668-678.
15. Giroud M, Fayolle H, Andre N, et al. Incidencia de disección de la arteria carótida interna en la comunidad de Dijon. J Neurol Neurosurg Psychiatry. 1994;57(11):1443.
16. Lee VH, Brown RD, Jr., Mandrekar JN, Mokri B., Incidence and outcome of cervical artery dissection: a population-based study. Neurología. 2006;67(10):1809-1812.
17. Bejot y, Aboa-Eboule C, Debette S, et al. Características y desenlaces de pacientes con disección múltiple de la arteria cervical. Trazo. 2014;45(1):37-41.
18. Cloft HJ, Kallmes DF, Kallmes MH, Goldstein JH, Jensen ME, Dion JE. Prevalencia de aneurismas cerebrales en pacientes con displasia fibromuscular: una reevaluación. Neurocirugía. 1998;88(3):436-440.
19. Lather HD, Gornik HL, Olin JW, et al., Prevalencia de aneurisma intracraneal en mujeres con displasia fibromuscular: un informe del US registry for fibromuscular displasia. JAMA Neurol. 2017;74(9):1081-1107.
20. Favoni V, Giani L, Al-Hassany L, et al. CGRP y migraña desde un punto de vista cardiovascular: ¿qué esperamos del bloqueo de CGRP? J Dolor De Cabeza. 2019;20(1):27.
21. Schievink WI, Mokri B, O’Fallon WM. Disección espontánea recurrente de la arteria cervical. N Engl J Med. 1994;330(6):393-397.
22. Kennedy F, Lanfranconi S, Hicks C, et al., Antiplaquetarios vs anticoagulación para disección: grupo CADISS no aleatorizado y metanálisis. Neurología. 2012;79(7):686-689.
23. Debette S. Fisiopatología y factores de riesgo de la disección de la arteria cervical: ¿qué hemos aprendido de las grandes cohortes hospitalarias? Curr Opin Neurolog. 2014;27(1):20-28.
24. CADISS trial investigators, Markus HS, Hayter E, et al. Tratamiento antiagregante plaquetario comparado con el tratamiento anticoagulante para la disección de la arteria cervical (CADISS): un ensayo aleatorizado. Lanceta. Neurol 2015;14 (4): 361-367.
25. Peng J, Liu Z, Luo C, et al., Tratamiento de la disección de la arteria cervical: antitrombóticos, trombolisis y terapia endovascular. Biomed Res Int. 2017;2017:3072098.
26. Powers WJ, Rabinstein AA, Ackerson T, et al. Guidelines for the early management of patients with acute ischemic stroke: 2019 update to the 2018 guidelines for the early management of acute ischemic stroke: a guideline for healthcare professionals from the American Heart Association/American Stroke Association. Trazo. 2019; 50(12): e344-e418.
27. Kernan WN, Ovbiagele B, Black HR, et al., Guidelines for the prevention of stroke in patients with stroke and transient ischemic attack: a guideline for healthcare professionals from the American Heart Association/American Stroke Association. Trazo. 2014;45(7):2160-2236.
28. Debette S, Metso T, Pezzini A, et al. Asociación de factores de riesgo vascular con disección de la arteria cervical y accidente cerebrovascular isquémico en adultos jóvenes. Circulación. 2011;123(14):1537-1544.
29. Gornik HL, Persu a, Adlam D, et al. Primer consenso internacional sobre el diagnóstico y manejo de la displasia fibromuscular. Vasc Med. 2019;24(2):164-189.,




