Editor Original-Emma de Moerloose
principales colaboradores – Uchechukwu Chukwuemeka, Scott Buxton, Glenn Demeyer, Redisha Jakibanjar y Kim Jackson
definición/ descripción:
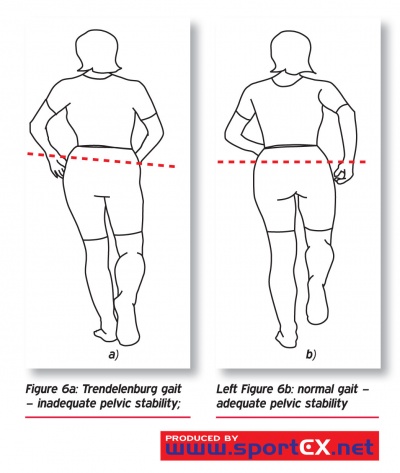
la marcha de trendelenburg es causada por una debilidad unilateral de los abductores de cadera, principalmente la musculatura glútea. Esta debilidad podría deberse a un daño en el nervio glúteo superior o en la 5a lesión de la columna lumbar. Esta condición hace que sea difícil soportar el peso del cuerpo en el lado afectado., Durante la marcha normal, ambos miembros inferiores llevan la mitad del peso corporal es una parte de la fase de postura. Cuando un miembro inferior se levanta en la fase de oscilación, el otro toma todo el peso. Durante la fase de postura de la marcha, la pelvis se inclina hacia abajo en la extremidad que soporta peso y se eleva en la extremidad que no soporta peso. Pero cuando hay una debilidad del abductor de cadera, la pelvis se inclina hacia abajo en lugar de hacia arriba en la extremidad que no soporta peso., En un intento de disminuir este efecto, la persona compensa por la inclinación lateral del tronco lejos de la cadera afectada, por lo tanto, el Centro de gravedad está principalmente en la extremidad de postura causando una reducción de la caída pélvica.
Ver también: signo de Trendelenburg
Anatomía clínicamente relevante:
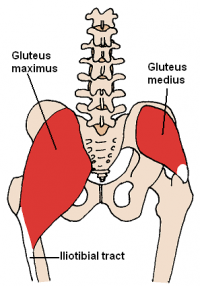
la articulación de la cadera está compuesta por el acetábulo y la cabeza femoral.Estas estructuras están rodeadas por tejidos blandos y veintidós músculos.Estos músculos proporcionan la estabilidad y la fuerza requerida para el movimiento del fémur durante la actividad., el glúteo medio y el glúteo mínimo son los dos abductores principales de la cadera, apoyan la oposición de la pelvis y evitan que la pelvis caiga. El nervio glúteo superior surge de las contribuciones de las raíces nerviosas L4-S1.Este nervio sale de la pelvis a través de la muesca ciática para suministrar la articulación de la cadera, los músculos glúteos medio y mínimo y también la fascia tensora lata.,
Epidemiología/ Etiología:
la marcha de Trendelenburg se produce cuando un paciente tiene parálisis/paresia de los aductores de la cadera. La debilidad del abductor de la cadera puede ser causada debido a una lesión neuronal en el nervio glúteo superior, ya sea debido al atrapamiento del nervio o por factores iatrogénicos.,
la marcha de Trendelenburg también se observa en pacientes con displasia del desarrollo de la cadera, dislocación congénita de la cadera (CDH), coxa vara congénita o coxa valga secundaria a otros trastornos como la enfermedad de Legg-Calvé-Perthes o deslizamiento de la epífisis capital femoral. En estas condiciones antes mencionadas, los músculos abductores son normales pero tienen una desventaja mecánica. Los pacientes con deslizamiento de la epífisis capital femoral también tienen una debilidad muscular que puede conducir a la marcha de trendelenburg.,
la marcha de Trendelenburg también se observa después de la cirugía de reemplazo de cadera y la fijación femoral con uña intramedular. En pacientes con reemplazo de cadera, la marcha de trendelenburg se produce debido a la disección quirúrgica del músculo glúteo medio durante la cirugía para exponer la articulación de la cadera; por lo tanto, la disfunción en los músculos abductores. Esto se resuelve a medida que mejora la cicatrización de las heridas.
otras condiciones en las que se puede observar una marcha de Trendelenberg incluyen distrofia muscular y parálisis cerebral hemipléjica.,
características/presentación clínica:
la marcha de trendelenburg se caracteriza por un desplazamiento del tronco sobre la cadera afectada durante la postura y alejamiento durante la fase oscilante de la marcha y se visualiza mejor desde atrás o delante del paciente. Durante la marcha, la pelvis se inclina hacia abajo en lugar de hacia arriba en la extremidad que no soporta peso. En un intento de disminuir este efecto, la persona compensa por la inclinación lateral del tronco lejos de la cadera afectada, por lo tanto, el Centro de gravedad está principalmente en la extremidad de postura causando una reducción de la caída pélvica.,
diagnóstico diferencial:
- La observación de la marcha del paciente desde el lado permite al examinador detectar deficiencias en la zancada y la longitud del paso, así como el movimiento del tronco y la extremidad inferior en el plano sagital, incluido el extensor o lurch glúteo máximo en el que el paciente empuja el tronco posteriormente para compensar los extensores de cadera débiles (músculo glúteo máximo).,
- La observación lateral también permite la detección de la debilidad del dorsiflexor del tobillo y la caída del pie que conduce a la incapacidad del pie para despejar el suelo, lo que se compensa con una flexión excesiva de la extremidad inferior para facilitar el espacio libre del piso (paso de paso).
- debilidad Bilateral del músculo glúteo medio: la marcha muestra un movimiento acentuado de lado a lado, lo que resulta en una marcha tambaleante o «swing de corista».
algunas personas compensan esto flexionando su tronco sobre la cadera que soporta el peso.,
Procedimientos de diagnóstico
el signo de Trendelenburg determina la integridad de la función del músculo abductor de la cadera. El terapeuta puede usar esta prueba cuando no se toman radiografías, pero hay signos de Trendelenburg. La persona tiene que pararse sobre una pierna. La prueba es negativa cuando la cadera de la pierna que se levanta, también subirá es decir, senderismo de cadera o la pelvis se inclina hacia arriba. La prueba es positiva, cuando hay una caída de la cadera o una inclinación hacia abajo de la pelvis. La radiografía es la mejor manera de diagnosticar o confirmar la patología de trendelenburg.,
cuando se diagnostica dolor en la cadera, el cirujano basará el diagnóstico en datos obtenidos de evaluaciones clínicas y de rayos X. Estas dos fuentes de datos proporcionarán una respuesta a:
- El nivel de la osteotomía proximal
- La cantidad de valgo, extensión y derotación en la osteotomía proximal
- El nivel de la osteotomía distal
- La cantidad de Varo y alargamiento en la osteotomía distal. Grado de comprobación: B
examen
el criterio McKay modificado es útil para evaluar si un paciente tiene la marcha de Trendelenburg., Estos criterios miden los síntomas de dolor, el patrón de marcha, el estado del signo de Trendelenburg y el rango de movimiento de la articulación de la cadera.,gn; rango completo de movimiento
signo de Trendelenburg; y rango limitado de movimiento
, o una combinación de estos
trendelenburg sign
medical management
para pacientes con marcha compensada de Trendelenburg, medical management puede intentar tratar con las causas subyacentes a una marcha de Trendelenburg., La osteotomía abierta de reducción y Salter innominada (SIO) sin tracción preoperatoria es efectiva en el manejo de la displasia del desarrollo de la cadera en niños menores de 6 años.
las osteotomías de apoyo pélvico causan una mejora significativa en los resultados relacionados con la postura, la marcha y la tolerancia al caminar en pacientes que tenían dislocaciones congénitas no tratadas. Nivel de evidencia: B
El tratamiento manipulativo osteopático (TMO) podría resultar en mejores parámetros de marcha para individuos con disfunciones somáticas, medidos por un sistema GaitMat II.,
manejo de Terapia Física
la marcha de Trendelenburg puede resultar en el desarrollo de otras patologías de los huesos en la cadera y la rodilla, como artritis o desgaste prematuro en las articulaciones de la cadera. Por lo tanto, es de gran importancia encontrar una forma de terapia física que cause una reducción en el grado de marcha de Trendelenburg para minimizar las lesiones secundarias.
la marcha de Trendelenburg es una marcha anormal causada por la debilidad de los abductores de cadera. Por lo tanto, el propósito principal de la terapia física con respecto a este deterioro es fortalecer a los abductores de la cadera., Un ejercicio apropiado para fortalecer los abductores de cadera es hacer que el paciente se acueste de lado, acostado en el lado no afectado y abducte la parte superior de la pierna hacia el techo. Para hacer que el ejercicio sea más desafiante, se puede colocar un peso o una correa alrededor de la extremidad activa.
otros ejercicios en el tratamiento de la marcha de Trendelenburg incluyen ejercicios funcionales de cadena cerrada, step-ups laterales y ejercicios de equilibrio funcional. También es importante fortalecer el resto de los músculos de la cadera en el lado afectado.,
El uso de un Electromiograma (EMG) biofeedback reduce la marcha de trendelenburg por un promedio de 29 grados. Se ha demostrado que la longitud media de zancada aumenta de 0,32 ± 0,3 m a 0,45 ± 0,2 m y que la velocidad de la marcha aumenta de 1,6 ± 0,4 kmh−1 a 3,1 ± 0,5 kmh−1. El dispositivo EMG proporciona tonos de advertencia, dando retroalimentación de la marcha incorrecta a través de la detección del nivel de actividad del glúteo medio.,
Una investigación investigó la utilidad de un dispositivo de entrenamiento de biorretroalimentación EMG de dos canales que los pacientes podían usar en casa. La conclusión de este estudio fue que el grupo que utilizó el dispositivo de entrenamiento en el hogar, mostró una marcha casi normal después de dos meses. Este objetivo solo es alcanzable cuando los pacientes están haciendo ejercicios que fortalecen los abductores de cadera en combinación con el dispositivo de biorretroalimentación EMG de dos canales.
Los pacientes con trendelenburg sufren de rango anormal de movimiento en la cadera y el tronco; por lo tanto, también se podría usar un biorretroalimentación de espejo de pared., Este tratamiento se usa para aumentar el rango de movimiento de la cadera y el tronco. El paciente recibe retroalimentación visual sobre cómo camina. Los terapeutas vigilan y aconsejan / corrigen la postura, para facilitar la reeducación adecuada de la marcha.
- Hensinger RN. Cojear. Pediatr Clin North Am. 1986; 33:1355.
- 2.0 2.1 Pomeroy VM, Chambers SH, Giakas G, Bland M. fiabilidad de la medición de los parámetros tempo-espaciales de la marcha después del accidente cerebrovascular utilizando GaitMat II. Clin Rehabil. 2004;18(2):222-227.
- Vasudevan PN, Vaidyalingam KV, Nair Pb., ¿Puede el signo de Trendelenburg ser positivo si la cadera es normal?J Bone Joint Surg Br. 1997;79(3):462-6.
- Apley G. sistema de Ortopedia y fracturas de Apley. 6th edition, ELBS, 1986. p243.
- 5.0 5.1 Castro WH. Examen y diagnóstico de trastornos musculoesqueléticos: examen clínico-modalidades de imagen. Thieme, 2001
- 6.0 6.1 Moore, KL, Dalley, AF, Agur, AM. Anatomía clínicamente orientada. 7th ed. Baltimore, MD: Lippincott Williams & Wilkins, 2014
- Poitout DG. Biomecánica y biomateriales en Ortopedia. Springer, 2004., P528 – 530
- McGee SR. diagnóstico físico basado en la evidencia . Elsevier, 2007. p51.
- Pai VS. significación del signo de Trendelenburg en la artroplastia total de cadera. J Arthroplasty, 1996; 11 (2): 174-179 nivel de evidencia: 1B
- Drake, RL, Vogl, W, Mitchell, AW, Gray, H. grey’s anatomy for Students 2nd ed. Philadelphia: Churchill Livingstone / Elsevier, 2010
- Roda D. The gait cycle: a breakdown of each component. Disponible en: http://www.youtube.com/watch?v=5j4YRHf6Iyo
- Hensinger RN: Limp. Pediatr Clin North Am 1986; 33: 1355.
- 13.0 13.1 Craig A., Sitios de compresión/atrapamiento del nervio de la extremidad inferior. Nervios y lesiones nerviosas: dolor, tratamiento, lesión, enfermedad y direcciones futuras. 2015, 2:755-77 https://doi.org/10.1016/B978-0-12-802653-3.00097-X
- Petrofsky J. the use of electromyogram biofeedback to reduce Trendelenburg gait. European Journal of Applied Physiology. 2001;85(5):491-495
- McGee SR.diagnóstico físico basado en la evidencia. Elsevier, 2007. p51-54
- 16.0 16.1 arenque JA. Tachdjian’s Pediatric Orthopaedics: From the Texas Scottish Rite Hospital for Children (en inglés). 5th Edition. Saunders Elsevier. 2013., Grado de comprobación: 1B
- Gilliss AC, Swanson RL, Janora D, Venkataraman V. uso de tratamiento manipulativo osteopático para manejar la marcha compensada de Trendelenburg causada por disfunción somática sacroilíaca. The journal of of the americal osteopathic association (en inglés). 2010;110(2):81-6. Flynn JM, Widmann RF. El niño cojeando: evaluación y diagnóstico. J Am Acad Orthop Surg 2001;9:89-98.
- Richard J. Ham, et. Al, primary care geriatrics: a case-based approach, Mosby Elsevier, 2007.
- J. Gross, J. Fetto, Elaine Rosen, examen musculoesquelético, 3a edición.,
- McGee S., Evidence based physical diagnosis, 3rd edition, 2012.
- HardCastle P, Nade S. The significance of the trendelenburg sign. J Bone Joint Surg Br Noviembre. 1985; 67-B (5): 741-746.
- Saleh M, Milne A. scanography de haz paralelo con soporte de peso para la medición de la longitud de las piernas y la alineación de las articulaciones. J Bone Joint Surg Br. 1994; 76(1):156–157.
- Paley D. alineación Normal de las extremidades inferiores y orientación de las articulaciones. En: Paley D (ed) Principles of deformity correction. Berlin: Springer. 2002. P. 1-18.
- Gage JR. análisis de la marcha en la parálisis cerebral. 1st edn., Clinics in developmental medicine, vol 121. Londres: Mac Keith Press, 1991.
- Bohm P, Brzuske A. Salter osteotomía innominada para el tratamiento de la displasia del desarrollo de la cadera en niños: resultados de setenta y tres osteotomías consecutivas después de veintiséis a treinta y cinco años de seguimiento. J Bone Joint Surg Am 2002; 84: 178-86.Nivel de evidencia: 2a
- Pafilas D, Nayagam S. la osteotomía de apoyo pélvico: indicaciones y planificación preoperatoria. Estrategias en trauma y reconstrucción de extremidades. 2008.DOI: 10.1007 / s11751-008-0039-7
- Emara K., Osteotomía de apoyo pélvico en el tratamiento de pacientes con Artroplastia por escisión. Ortopedia clínica e investigación relacionada. 2008; 466: 708-13. DOI 10.1007 / s11999-007-0094-2.
- Andrews J, Harrelson G, Wilk K. rehabilitación física del atleta lesionado.4th edition. Elsevier Saunders. 2012. Grado de comprobación: 5
- 30.0 30.1 Petrofsky J. El uso de la biorretroalimentación electromiograma para reducir la marcha de Trendelenburg. European Journal of Applied Physiology. 2001; 85(5):491-495 http://link.springer.com/article/10.1007/s004210100466 nivel de evidencia: 2b
- J. S. Petrofsky., Sistema de análisis de marcha basado en microprocesador para volver a entrenar la marcha de Trendelenburg. Medical and Biological Engineering and Computing, Volume 39, Number 1, 140-143, DOI: 10.1007 / BF02345278. Nivel de evidencia: 4
- J. S. Petrofsky. Sistema de análisis de marcha basado en microprocesador para volver a entrenar la marcha de Trendelenburg. Ingeniería médica y biológica e Informática. 2001; 39(1): 140-143. DOI: 10.1007 / BF02345278. Nivel de evidencia: 4
- Davis CM. Terapias Complementarias en rehabilitación. 3th edition. SLACK incorporated, 2009. Nivel de evidencia: 5
- D. Hamacher, D. Bertram, C. Fölsch, L., Schega, Evaluatiob de un sistema de retroalimentación visual en el reciclaje de la marcha: un estudio piloto, Elsevier, 2012. Nivel de evidencia: 4




