Original Editor – Emma De Moerloose
Colaboratori de Top – Uchechukwu Chukwuemeka, Scott Buxton, Glenn Demeyer, Redisha Jakibanjar și Kim Jackson
Definiție/ Descriere:
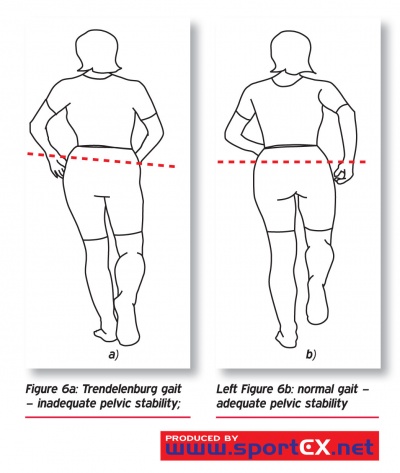
trendelenburg mers este cauzată de o slăbiciune unilaterală de răpitorii șold, mai ales la musculatura fesieră. Această slăbiciune s-ar putea datora afectării superioare a nervului gluteal sau în leziunea coloanei vertebrale lombare a 5-a. Această afecțiune face dificilă susținerea greutății corporale pe partea afectată., În timpul mersului normal, ambele membre inferioare suportă jumătate din greutatea corporală este o parte a fazei de poziție. Când un membru inferior este ridicat în faza de leagăn, celălalt ia întreaga greutate. În timpul fazei de poziție a mersului, pelvisul se înclină în jos pe extremitatea purtătoare de greutate și urcă pe extremitatea care nu poartă greutate. Dar când există o slăbiciune a abductorului șoldului, pelvisul se înclină în jos în loc de sus pe extremitatea care nu poartă greutate., În încercarea de a diminua acest efect, persoana compensează prin înclinarea laterală a trunchiului departe de șoldul afectat, astfel Centrul de greutate este în mare parte pe membrul de poziție provocând o reducere a picăturii pelvine.
Vezi și: semnul Trendelenburg
anatomie relevantă clinic:
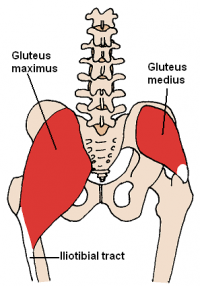
articulația șoldului este compusă din acetabul și capul femural.Aceste structuri sunt înconjurate de țesuturi moi și douăzeci și doi de mușchi.Acești mușchi asigură stabilitatea și forța necesară pentru mișcarea femurului în timpul activității.,
gluteus medius și gluteus minimus sunt cei doi abductori principali ai șoldului, susțin opoziția pelvisului și împiedică căderea pelvisului. Nervul gluteal superior provine din contribuțiile rădăcinilor nervoase L4 – S1.Acest nerv iese din pelvis prin crestătura sciatică pentru a furniza articulația șoldului, mușchii gluteus medius și minimus și, de asemenea, fascia Tensor lata.,
Epidemiologie/ Etiologie:
mers Trendelenburg apare atunci când un pacient are paralizie/pareza de răpitorii șold. Slăbiciunea abductorului de șold poate fi cauzată de leziuni neuronale ale nervului gluteal superior, fie datorită prinderii nervului, fie de factori iatrogenici.,mersul Trendelenburg se observă, de asemenea, la pacienții cu displazie de dezvoltare a șoldului, dislocare congenitală a șoldului (CDH), coxa vara congenitală sau coxa valga secundară altor tulburări, cum ar fi boala Legg-Calvé-Perthes sau epifiza femurală a capitalului alunecat. În aceste condiții menționate mai sus, mușchii abductori sunt normali, dar au un dezavantaj mecanic. Pacienții cu epifiză femurală cu capital alunecat au, de asemenea, o slăbiciune musculară care poate duce la mersul trendelenburg.,mersul Trendelenburg este, de asemenea, observat după operația de înlocuire a șoldului și fixarea femurală cu unghii intramedulare. La pacienții cu înlocuire de șold, mersul trendelenburg rezultă din disecția chirurgicală a mușchiului gluteus medius în timpul intervenției chirurgicale pentru a expune articulația șoldului; astfel disfuncția în mușchii abductori. Acest lucru se rezolvă pe măsură ce vindecarea rănilor se îmbunătățește.
alte condiții în care poate fi observat un mers Trendelenberg includ distrofia musculară și paralizia cerebrală hemiplegică.,un mers trendelenburg se caracterizează prin deplasarea trunchiului peste șoldul afectat în timpul poziției și în timpul fazei de balansare a mersului și este cel mai bine vizualizat din spatele sau din fața pacientului. În timpul mersului, pelvisul se înclină în jos în loc de sus pe extremitatea care nu poartă greutate. În încercarea de a diminua acest efect, persoana compensează prin înclinarea laterală a trunchiului departe de șoldul afectat, astfel Centrul de greutate este în mare parte pe membrul de poziție provocând o reducere a picăturii pelvine.,
Diagnostic Diferențial:
- Observarea mersului pacientului din lateral permite examinatorului de a detecta pasul și lungimea pas deficiențe precum și de mișcare a trunchiului și a extremității inferioare în plan sagital, inclusiv extensor sau gluteus maximus lurch în care pacientul împinge trunchiul posterior pentru a compensa slab hip extensorilor (gluteus maximus musculare).,
- Observație din partea, de asemenea, permite detectarea de glezna dorsiflexor slăbiciune și footdrop ceea ce duce la incapacitatea de jos pentru a șterge sol, care este compensat de consumul excesiv de extremitatea inferioară flexie a facilita podea clearance-ul (stepaj).
- slăbiciune bilaterală a mușchiului gluteus medius: mersul arată o mișcare accentuată dintr-o parte în alta, rezultând un mers care se învârte sau „leagănul fetei de cor”.
unii oameni compensează acest lucru prin îndoirea trunchiului peste șoldul purtător de greutate.,
proceduri de diagnosticare
semnul Trendelenburg determină integritatea funcției musculare abductor de șold. Terapeutul poate folosi acest test atunci când nu există radiografie, dar există semne de Trendelenburg. Persoana trebuie să stea pe un picior. Testul este negativ atunci când șoldul piciorului care este ridicat, va merge, de asemenea, în sus, adică drumeții de șold sau pelvis se înclină în sus. Testul este pozitiv, atunci când există o picătură de șold sau o înclinare în jos a pelvisului. X-ray este cel mai bun mod de a diagnostica sau confirma patologia trendelenburg., când durerea la șold este diagnosticată, chirurgul va baza diagnosticul pe datele obținute din evaluările clinice și cu raze X. Aceste două surse de date va oferi un răspuns:
- nivelul proximal osteotomia
- cantitatea de valgus, extinderea și derotare la proximal osteotomia
- nivelul distal osteotomie
- cantitatea de varus și alungirea la distal osteotomie. Nivelul de dovezi: B
examinare
criteriile McKay modificate sunt utile pentru a evalua dacă un pacient are mers Trendelenburg., Aceste criterii măsoară simptomele durerii, modelul de mers, starea semnului Trendelenburg și gama de mișcări ale articulației șoldului.,gn; gamă completă de mișcare
scăderea gama de mișcare
semn Trendelenburg; și o gamă limitată de
mișcare, sau o combinație a acestor
semn Trendelenburg
Managementul Medical
Pentru pacienții cu compensată Trendelenburg mers, management medical poate încerca să se ocupe cu cauzele care stau la baza unui Trendelenburg mers., Reducerea deschisă și osteotomia innominată Salter (SIO) fără tracțiune preoperatorie este eficientă în gestionarea displaziei de dezvoltare a șoldului la copiii mai mici de 6 ani. osteotomiile de sprijin pelvian determină o îmbunătățire semnificativă a rezultatelor legate de postură, mers și toleranță la mers la pacienții care au avut dislocări congenitale netratate. Nivelul dovezilor: B
tratamentul manipulativ Osteopatic (OMT) ar putea duce la îmbunătățirea parametrilor de mers pentru persoanele cu disfuncții somatice, măsurați printr-un sistem GaitMat II., mersul Trendelenburg poate duce la dezvoltarea altor patologii ale oaselor la nivelul șoldului și genunchiului, cum ar fi artrita sau uzura prematură a articulațiilor șoldului. Prin urmare, este de mare importanță pentru a afla o formă de terapie fizică, care va determina o reducere a gradului de Trendelenburg mers pentru a minimiza leziunile secundare. mersul Trendelenburg este un mers anormal cauzat de slăbiciunea răpitorilor de șold. Prin urmare, scopul principal al terapiei fizice în ceea ce privește această afectare este de a întări răpitorii șoldului., Un exercițiu adecvat pentru întărirea răpitorilor de șold este ca pacientul să stea în lateral-întins pe partea neafectată și să răpească piciorul superior spre tavan. Pentru a face exercițiul mai provocator, o greutate sau theraband poate fi plasată în jurul membrului activ.alte exerciții în tratamentul mersului Trendelenburg includ exerciții funcționale cu lanț închis, trepte laterale și exerciții de echilibru funcțional. De asemenea, este important să întăriți restul mușchilor șoldului pe partea afectată.,
utilizarea Electromiograma (EMG) biofeedback-ul reduce trendelenburg mers cu o medie de 29 de grade. Lungimea medie a pasului a crescut de la 0,32 ± 0,3 m la 0,45 ± 0,2 m, iar viteza de mers a crescut de la 1,6 ± 0,4 kmh−1 la 3,1 ± 0,5 kmh−1. Dispozitivul EMG oferă tonuri de avertizare, oferind feedback despre mersul necorespunzător prin detectarea nivelului activității gluteus medius.,
o cercetare a investigat utilitatea unui dispozitiv de formare EMG biofeedback cu două canale pe care pacienții l-ar putea purta acasă. Concluzia acestui studiu a fost că grupul care a folosit dispozitivul de antrenament la domiciliu a arătat un mers aproape normal după două luni. Acest obiectiv este realizabil numai atunci când pacienții fac exerciții care întăresc abductorii de șold în combinație cu dispozitivul biofeedback EMG cu două canale. pacienții cu trendelenburg suferă de o gamă anormală de mișcare în șold și trunchi; deci, ar putea fi utilizată și o oglindă de perete biofeedback., Acest tratament este utilizat pentru a crește gama de mișcare a șoldului și trunchiului. Pacientul obține feedback vizual despre modul în care el/ea merge. Terapeuții urmăresc și oferă consiliere / corecție posturii, pentru a facilita reeducarea corectă a mersului.
- Hensinger RN. Șchiopătează. Pediatr Clin Nord Am. 1986; 33:1355.
- 2.0 2.1 Pomeroy NEG, Camere SH, Giakas G, Bland M. Fiabilitate de măsurare a tempo-spațială a parametrilor mersului după accident vascular cerebral folosind GaitMat II. Clin Rehabil. 2004;18(2):222-227.
- Vasudevan PN, Vaidyalingam KV, Nair PB., Semnul Trendelenburg poate fi pozitiv dacă șoldul este normal?J Surg Articulație Osoasă Br. 1997;79(3):462-6.
- sistemul Apley G. Apley de ortopedie și fracturi. Ediția a 6-a, ELBS, 1986. p243.
- 5.0 5.1 Castro WH. Examinarea și diagnosticul afecțiunilor musculo – scheletice: examen clinic-modalități imagistice. Thieme, 2001
- 6.0 6.1 Moore, KL, Dalley, AF, Agur, AM. Anatomie orientată clinic. A 7-a ed. Baltimore, MD: Lippincott Williams & Wilkins, 2014
- Poitout DG. Biomecanică și biomateriale în ortopedie. Springer, 2004., p528 – 530
- McGee SR. diagnostic fizic bazat pe dovezi . Elsevier, 2007. p51.
- Pai VS. semnificația semnului Trendelenburg în artroplastia totală a șoldului. J Arthroplasty, 1996; 11 (2): 174-179 nivelul de dovezi: 1b
- Drake, RL, Vogl, W, Mitchell, AW, Gray, Anatomia lui H. Gray pentru studenții 2nd ed. Philadelphia: Churchill Livingstone / Elsevier, 2010
- Roda D. ciclul de mers: o defalcare a fiecărei componente. Disponibil de la: http://www.youtube.com/watch?v=5j4YRHf6Iyo
- Hensinger RN: Limp. Pediatr Clin Nord Am 1986; 33: 1355.
- 13, 0 13, 1 Craig A., Compresia nervului / locurile de prindere ale membrelor inferioare. Nervii și leziunile nervoase: durere, tratament, leziuni, boli și direcții viitoare. 2015, 2:755-77 https://doi.org/10.1016/B978-0-12-802653-3.00097-X
- Petrofsky J. utilizarea electromiograma biofeedback-ul pentru a reduce Trendelenburg mers. Jurnalul European de Fiziologie Aplicată. 2001;85(5):491-495
- McGee SR.diagnostic fizic bazat pe dovezi. Elsevier, 2007. p51-54
- 16, 0 16, 1 hering JA. Ortopedie pediatrică Tachdjian: de la Spitalul Texas Scottish Rite pentru copii. A 5-a ediție. Saunders Elsevier. 2013., Nivel de dovezi: 1b
- Gilliss AC, Swanson RL, Janora D, Venkataraman V. Utilizarea Osteopatic de Manipulare Tratament pentru a Gestiona Compensate Trendelenburg Mers Cauzate de Sacroiliace Somatică. Jurnalul de americal osteopatic de asociere. 2010;110(2):81-6. Flynn JM, Widmann RF. Copilul limping: evaluare și diagnostic. J Am Acad Orthop Surg 2001; 9: 89-98.
- Richard J. Ham, et. Al, Geriatrie de îngrijire primară: o abordare bazată pe caz, Mosby Elsevier, 2007.
- J. Gross, J. Fetto, Elaine Rosen, examen musculo-scheletic, ediția a 3-a.,
- McGee S., diagnostic fizic bazat pe dovezi, ediția a 3-a, 2012.
- HardCastle P, Nade S. semnificația semnului trendelenburg. J Os Comun Surg Br Noiembrie. 1985; 67-B (5): 741-746.
- Saleh m, Milne A. Scanografie cu fascicul paralel cu greutate pentru măsurarea lungimii piciorului și a alinierii articulațiilor. J Surg Articulație Osoasă Br. 1994; 76(1):156–157.
- Paley D. alinierea normală a membrelor inferioare și orientarea articulației. În: Paley D (ed) principiile de corecție deformare. Berlin: Springer. 2002. p. 1-18.
- Gage JR. analiza mersului în paralizia cerebrală. Primul edn., Clinics in developmental medicine, vol 121. London: Mac Keith Press, 1991.
- Bohm P, Brzuske A. Salter innominate osteotomie pentru tratamentul de displazie de dezvoltare a șoldului la copii: rezultatele de șaptezeci și trei consecutive osteotomii după douăzeci și șase la treizeci și cinci de ani de follow-up. J Bone Joint Surg Am 2002; 84: 178-86.Nivelul de dovezi: 2a
- Pafilas D, nayagam S. osteotomia de suport pelvian: indicații și planificare preoperatorie. Strategii în traumatisme și reconstrucția membrelor. 2008.DOI:10.1007/s11751-008-0039-7
- Emara K., Osteotomie de sprijin pelvin în tratamentul pacienților cu artroplastie de excizie. Ortopedie clinică și cercetări conexe. 2008; 466: 708-13. DOI 10.1007/s11999-007-0094-2.
- Andrews J, Harrelson G, Wilk K. reabilitarea fizică a atletului rănit.Ediția a 4-a. Elsevier Saunders. 2012. Nivelul de dovezi: 5
- 30.0 30.1 Petrofsky J. utilizarea biofeedback electromiograma pentru a reduce Trendelenburg mers. Jurnalul European de Fiziologie Aplicată. 2001; 85(5): 491-495 http://link.springer.com/article/10.1007/s004210100466 nivelul dovezilor: 2b
- J. S. Petrofsky., Sistem de analiză a mers pe bază de microprocesor pentru a recalifica Trendelenburg mers. Inginerie și calcul Medical și biologic, volumul 39, numărul 1, 140-143, DOI: 10.1007/BF02345278. Nivelul de dovezi: 4
- J. S. Petrofsky. Sistem de analiză a mers pe bază de microprocesor pentru a recalifica Trendelenburg mers. Inginerie și calcul Medical și biologic. 2001; 39(1): 140-143. DOI: 10.1007/BF02345278. Nivelul de dovezi: 4
- Davis CM. Terapii complementare în reabilitare. A 3-a ediție. SLACK incorporated, 2009. Nivelul de dovezi: 5
- D. Hamacher, D. Bertram, C. Fölsch, L., Schega, Evaluatiob a unui sistem de feedback vizual în recalificarea mersului: un studiu pilot, Elsevier, 2012. Nivelul de dovezi: 4




