Original Editori – Sigrid Bortels Colaboratori de Top – Camille Dewaele, Sigrid Bortels, Leana Louw, Mariam Dumnezeu și Rachael Lowe
Introducere
Leziune a ligamentului incrucisat posterior (PCL) poate varia de la o porțiune la un total lacrimă sau ruptura de ligament. Aceste leziuni sunt mai puțin frecvente decât leziunile ligamentului cruciat anterior (ACL), deoarece PCL este mai larg și mai puternic.
anatomie relevantă clinic
PCL este unul dintre cele două ligamente cruciate ale genunchiului., Acționează ca ligament major de stabilizare a genunchiului. și previne tibia de deplasarea posterioară excesivă în raport cu femurul. De asemenea, funcționează pentru a preveni hiper-extensia și limitează rotația internă, adducția și răpirea la articulația genunchiului. PCL este de două ori mai gros decât ACL, ceea ce duce la mai puține leziuni decât ACL datorită naturii mai puternice. Ca urmare, leziunile PCL sunt mai puțin frecvente decât leziunile ACL., acesta provine de la suprafața interioară a condilului femural medial și se introduce în centrul aspectului posterior al platoului tibial, la 1 cm sub suprafața articulară a tibiei. Traversează ACL pentru a forma un „X”. PCL constă din două fascicule inseparabile: pachetul anterolateral larg (AL) și pachetul posteromedial mai mic (PM). Pachetul AL este cel mai strâns în flexia mijlocie și rotația internă a genunchiului, în timp ce pachetul PM este cel mai strâns în extensia și flexia profundă a genunchiului. Orientarea fibrelor variază între fascicule., Mănunchiul AL este orientat mai orizontal în extensie și devine mai vertical pe măsură ce genunchiul este flexat peste 30°. Pachetul PM este orientat vertical în extensia genunchiului și devine mai orizontal printr-o gamă similară de mișcare.,
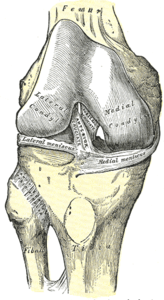
Anterior view knee |
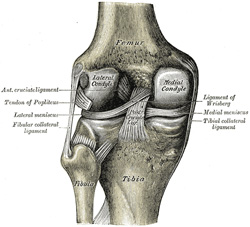
Posterior view knee |
Epidemiology/Aetiology
Epidemiology
The mean age of people with acute PCL injuries range between 20-30’s., Leziunile la PCL pot apărea izolate, mai ales ca urmare a sportului, precum și combinate (vezi leziunile genunchiului multi-ligament), de obicei cauzate de accidente de autovehicule. Leziunile PCL reprezintă 44% din leziunile acute ale genunchiului și cel mai frecvent prezente cu leziuni posterolaterale la colț. O incidență de 2-3% este estimată pentru insuficiența cronică, asimptomatică a PCL la jucătorii de fotbal din Colegiul de elită. cel mai frecvent mecanism de leziune este o lovitură directă la fața anterioară a tibiei proximale pe un genunchi flexat cu glezna în plantarflexie., Acest lucru apare adesea ca leziuni ale tabloului de bord în timpul accidentelor de autovehicule și are ca rezultat traducerea posterioară a tibiei. Hyper-extensie și rotație sau varus / valgus mecanisme de stres poate fi, de asemenea, responsabil pentru lacrimi PCL. Aceste leziuni apar mai ales în timpul sportului, cum ar fi fotbalul, fotbalul și schiul. Leziunile PCL izolate sunt frecvent raportate la sportivi, hiper-flexia fiind cel mai frecvent mecanism de rănire. Sportivii raportează rareori auzind un pop și pot continua să joace imediat după accidentare., Alte mecanisme de vătămare PCL includ aterizări proaste dintr-un salt, o simplă greșeală sau o schimbare rapidă a direcției.
caracteristici/prezentare clinică
caracteristici
leziunile PCL prezente în grade diferite în funcție de severitate.
- gradul 1: daune limitate cu doar lacrimi microscopice în ligament, mai ales ca urmare a unei suprasolicitări. Este încă capabil să funcționeze și să stabilizeze genunchiul.
- gradul 2: ligamentul este parțial rupt. Există un sentiment de instabilitate.
- gradul 3: ruptură completă a ligamentului sau ruptură., Acest tip de leziune este în mare parte însoțit de o entorsă a ACL și/sau a ligamentelor colaterale.
prezentare clinică
se poate face o distincție între simptomele unei leziuni acute și cronice a PCL.
leziune acută PCL
- leziune izolată:
- combinație cu alte leziuni ligamentoase:
simptomele diferă în funcție de amploarea leziunii genunchiului. Acestea includ tumefiere, durere, senzație de instabilitate, interval limitat de mișcare și dificultate la mobilizare. Vânătăile pot fi, de asemenea, prezente.,
leziuni cronice ale PCL
pacienții cu leziuni cronice ale PCL nu sunt întotdeauna capabili să reamintească un mecanism de vătămare. Plângerile frecvente sunt disconfortul cu greutatea purtătoare într-o poziție semi-flexată (de exemplu, urcarea scărilor sau ghemuirea) și dureri la genunchi atunci când mergeți pe distanțe lungi. Plângerile de instabilitate sunt, de asemenea, adesea prezente, mai ales atunci când mersul pe o suprafață neuniformă. Durerea retropatelară și durerea din compartimentul medial al genunchiului pot fi, de asemenea, prezente. Umflarea potențială și rigiditatea depind de gradul de deteriorare condrală asociată.,>Comun:
- ACL prejudiciu
- ligament colateral Medial prejudiciu
- Talofibular prejudiciu ligament
- Menisci leziuni
- Patellofemoral leziuni articulare
- Posterolateral accidentare la genunchi și asociate varus instabilitate
mai puțin Frecvente:
- Multiligament accidentare la genunchi
- condilului Femural fractura
- fractură de platou Tibial
proceduri de Diagnosticare
examen Fizic
O istorie detaliată a lua pentru a înțelege natura simptomelor și mecanismul de prejudiciu să se facă distincția între prezentări diferite., Greutatea poartă dificultate și gama redusă de mișcare sunt prezentarea tipic. Excluderea fracturii și dislocării va depinde de simptome și de mecanismul de vătămare.,indicate a posterolateral ligament complex injury
- Posterior Lachman test: A slight increase in posterior translation indicates a posterolateral ligament complex injury
- Posterior sag sign: Posterior sagging of the tibia indicates a positive test
- Quadriceps active test: this test can aid in the diagnosis of complete PCL tear.,
- Cadran test sau tibial rotație externă testului: pentru a testa dacă există un combinat PCL și posterolateral colț (PLC) prejudiciu.Creșterea rotației externe la 30 de grade indică doar o leziune PCL izolată. Diferențele observate atât la 30, cât și la 90 de grade indică rănirea combinată a PCL și PLC.,
- teste Speciale pentru a exclude ciocnesc leziuni genunchi:
- Diverse/Valgus teste de stres
- rotație Externă recurvatum test
- Reverse pivot shift test
investigații Speciale
- raze X:
- AP, tunel, răsărit de soare, stres și o vedere laterală (cel mai bun pentru a detecta laterale sag)
- razele X se poate face în diferite poziții, de exemplu, în picioare și a greutății cu 45° genunchi flexie
- Ajută la identificarea timpurie a PCL fracturi prin avulsie
- Cronica: Evaluarea de îngustare a spațiului articular (de preferat inclusiv a greutății și la răsărit)
- IRM: standardul de aur atunci când vine vorba de diagnosticarea PCL și asociate leziuni
- Acut: Determina gradul de prejudiciu, precum și evaluarea altor potențial răniți structuri (de exemplu, ligamente, menisc și/sau structurile cartilaginoase ale genunchiului). Se așteaptă un semnal crescut sau o continuitate întreruptă a ligamentului.,
- cronică: RMN-ul poate apărea normal în leziunile de gradul I și II.
- scanări osoase: cel mai bun în cazuri cronice cu dureri recurente, umflături și instabilitate.
- detectați modificările artritice precoce înainte de RMN sau radiografie. Acești pacienți au un risc mai mare de dezvoltare a cartilajului articular, modificări degenerative, demonstrat prin zone a crescut cu radiotrasor absorbție, cel mai frecvent în partea medială și patellofemoral compartimente., Subiectiv Genunchi Forma
managementul Medical
Conservatoare de management
tratament nechirurgical sunt utilizate în mod normal pentru un acute, izolat de gradul I sau II PCL entorse, daca se potriveste pe urmatoarele criterii:
- Posterior sertar <10 mm
- Scăderea posterior sertar excursie cu rotație internă pe femur
- <5° anormale rotativ relaxare și/sau nu a crescut semnificativ valgus-varus relaxare
Clasa I și a II-a PCL lacrimi de obicei recupera rapid, iar cei mai mulți pacienți sunt mulțumiți cu rezultatul., Sportivii sunt în mod normal gata pentru a reveni pentru a juca în termen de 2-4 săptămâni. Managementul include:
- imobilizați genunchiul într-o gamă de bretele de mișcare blocate în extensie timp de 2-3 săptămâni
- greutatea asistată (parțială până la completă) timp de 2 săptămâni
- fizioterapie
o leziune acută de gradul III poate fi, de asemenea, gestionată conservator. Imobilizarea într-o gamă de bretele de mișcare în extensie completă este recomandată timp de două până la patru săptămâni, datorită probabilității mari de leziuni la alte structuri posterolaterale., Sublaxarea tibială posterioară cauzată de hamstring este minimizată în extensie, provocând mai puțină forță structurilor PCL deteriorate și posterolaterale. Acest lucru permite structurilor țesuturilor moi să se vindece. Fizioterapia este recomandată ca parte a managementului conservator. Revenirea la joc după gestionarea conservatoare a lacrimilor de gradul III este în mod normal între 3 și 4 luni.leziunile PCL cronice izolate de gradul I & ii sunt de obicei gestionate conservator cu fizioterapie. Modificarea activității este recomandată în cazuri cronice cu dureri recurente și umflături.,obiectivul principal în timpul unei reconstrucții PCL este de a restabili mecanica normală a genunchiului și stabilitatea dinamică a genunchiului, corectând astfel laxitatea tibială posterioară. Există diferite opțiuni ale abordării chirurgicale optime pentru reconstrucția PCL. Există dezbateri despre cel mai bun tip sau sursă de grefă, plasarea tibiei, tunelurile femurale, numărul de fascicule de grefă și cantitatea de tensiune pe mănunchiuri.când se utilizează o grefă dublă, ambele fascicule ale PCL pot fi reconstruite., O singură grefă de mănunchi reconstruiește numai mănunchiul anterolateral mai puternic. Abordarea double bundle poate restabili cinematica normală a genunchiului cu o gamă completă de mișcare, în timp ce pachetul unic restabilește doar intervalul de genunchi 0°-60°.tipurile de grefe includ:
- alogrefă (mai ales tendonul lui Ahile): scăderea timpului chirurgical și absența traumei iatrogenice la locul recoltării. Grefa tendonului lui Ahile produce o cantitate mare de colagen și asigură o umplere completă a tunelurilor. Aceasta este folosită în mod normal pentru a reconstrui pachetul AL., Grefa AL este tensionată și fixată la flexia genunchiului de 90°.
- țesut autolog:
- os-tendon patelar-OS: cele mai frecvente, deoarece dopurile osoase permit o fixare suficientă a țesutului. Dezavantajele acestei grefe sunt morbiditatea locului de recoltare și, ca urmare a formei dreptunghiulare a grefei, tunelurile nu pot fi complet umplute cu colagen.
- hamstring Cvadruplat: scade factorul de morbiditate, dar are ca rezultat o metodă de fixare inferioară. O autogrefă dublă de tendon semitendinos este utilizată în mod normal pentru reconstrucția pachetului PM., Grefa PM este tensionată și fixată la flexia genunchiului de 30°.
- tendonul cvadriceps: are factor de morbiditate și proprietăți biomecanice adecvate.
Acut PCL prejudiciu
Chirurgicală de reconstrucție a PCL este recomandat in leziuni acute severe posterioară tibie subluxație și instabilitate, dacă posterior traducere este mai mare de 10mm sau dacă există mai multe leziuni ligamentare. PCL avulsie fractură leziuni fracturile se vindecă bine atunci când sunt operate devreme., Persoanele cu cerere mare, cum ar fi sportivii tineri, sunt tratate în mod normal cu o intervenție chirurgicală cât mai curând posibil, pentru a spori șansele de a reveni la capacitatea funcțională completă. Leziunile de gradul III ale PCL sunt în mare parte combinate cu alte leziuni și, astfel, reconstrucția chirurgicală a ligamentelor va trebui făcută, adesea în termen de 2 săptămâni de la rănire. Acest interval de timp oferă cea mai bună reparație a ligamentului anatomic al PCL și cicatrizarea mai puțin capsulară.,
Cronică PCL prejudiciu
intervenției Chirurgicale sunt recomandate în cazurile cronice, având în vedere următoarele (cea mai mare parte în clasa a III leziuni):
- Recurente durere și umflarea
- Pozitiv os de scanare cu pacientul fiind în imposibilitatea de a modifica/activitățile sale
- în cazurile În care o combinație de leziuni sunt prezente, operația este indispensabilă
procedura Chirurgicala
- Tibial inlay procedura: Începe cu o artroscopie de diagnostic, dar încrustații în sine este o intervenție chirurgicală deschisă., Tunelurile femurale sunt stabilite cu o tehnică exterioară pentru a duplica îndeaproape inserția femurală a complexului ligamentului PCL-meniscofemoral. Grefa este pregătită în timpul expunerii. Apoi este plasat în trecătorul grefei și trecut prin tunelul femural, tensionat și înșurubat la os.
- limitarea gamei de mișcări a genunchiului este necesară după operație (vezi managementul fizioterapiei).
- metoda tunelului Tibial: abordare artroscopică., Un știft de ghidare este forat dintr-un punct doar distal și medial până la tuberculul tibial și vizează aspectul distal și lateral al amprentei PCL. Tunelul femural trebuie plasat chiar sub osul subcondral, pentru a reduce riscul de osteonecroză. Direcția trecerii grefei depinde de tipul de grefă utilizat. Procedura de incrustare tibială evită această parte dificilă. Grefa este plasată în flexie de 70° până la 90°. În reconstrucția unui singur pachet este forat doar 1 tunel. Într-o reconstrucție cu două pachete sunt forate două tuneluri, ceea ce este mai dificil din punct de vedere tehnic., complicațiile posibile după sau în timpul unei reconstrucții PCL includ:
- fracturi
- leziuni ale arterei poplitee
- tromboză venoasă profundă
- laxitate reziduală (poate fi cauzată de o leziune PCL neizolată nediagnosticată)
- scăderea intervalului de mișcare (poate fi cauzată de plasarea necorespunzătoare sau de tensiunea prea mare a grefei).,
- Manipulare sub anestezie poate fi considerat pentru a îmbunătăți gama de mișcare dacă fizioterapie este de succes
Fizioterapie management
Conservatoare de management
Clasa 1 & II leziuni
Două săptămâni de relativă imobilizarea genunchiului (inchis intr-o gama de mișcare bretele) este recomandat de chirurgi ortopedice., Fizioterapie în acest interval de timp include:
- Parțială spre completă a greutății mobilizarea
- Reduce durerea și inflamația
- Reducerea articulației genunchiului efuziune
- Restore genunchi gama de mișcare
- Genunchi consolidarea (în special de protecție cvadriceps reabilitare)
- Consolidarea cvadriceps este un factor cheie într-o recuperare de succes, ca cvadriceps poate lua locul de PCL-o anumită măsură pentru a preveni femurul de a avansa prea mult de-a lungul tibiei.,
- Activitatea de modificare, până când durerea și umflarea dispare
După 2 săptămâni (pe chirurg ortoped de recomandare):
- de Progres pentru întreaga greutate-poartă mobilizarea
- Înțărcare din gama de mișcare bretele
- Proprioceptive, echilibru și coordonare
- Agilitate program atunci când forta si rezistenta a fost redobândit și controlul neuromuscular crescut
- se Întoarcă pentru a juca între 2 și 4 săptămâni de prejudiciu
Clasa a III leziuni
genunchiul este imobilizat în gama de mișcare bretele, blocat în extensie, timp de 2-4 săptămâni.,-4 săptămâni:
- Evita izolate hamstring consolidarea
- Active-asistate genunchi flexie <70°
- Progresul greutății în durere limite
- Cvadriceps reabilitare: Promovarea dinamic de stabilizare și de a contracara tibial posterior subluxație
- lanț Închis exerciții
- Deschidere cinetică lanț de exerciții excentrice și în cele din urmă
- Progresul la exerciții funcționale, cum ar fi staționare ciclism, presa picior, eliptice exerciții și urcatul scarilor
se Întoarcă pentru a juca este specific sportiv, și numai după 3 luni.,leziunile cronice ale PCL pot fi tratate în mod adecvat cu fizioterapie. Se utilizează o gamă de bretele de mișcare, setate inițial pentru a preveni prelungirea terminalului la 15°. După un timp, brațul este deschis până la extensia completă.
reabilitarea postoperatorie
reabilitarea postoperatorie durează de obicei între 6 și 9 luni. Durata fiecăreia dintre cele cinci faze și durata totală a reabilitării depinde de vârsta și nivelul fizic al pacientului, precum și de succesul operației. De asemenea, a se vedea pagina de reconstrucție PCL.,
orientări generale pentru reabilitarea PCL post-operatorie:
- mobilitatea trebuie restricționată de la 0-90 grade în primele două săptămâni, apoi facilitată treptat până la ROM complet.
- piciorul implicat trebuie să fie în poziție fără greutate în primele 6 săptămâni, apoi plasat în brațul mobilizator și a progresat până la revenirea brațului PCL timp de 6 luni.,
- Evita izolate hamstrings contracție de 4 luni, din cauza hamstrings vigoare în desen tibie posterior care se poate aplica o alungire vigoare la PCL grefa cauzează instabilitate
- Evita neacceptat genunchi flexie timp de 4 luni pentru a preveni orice posterior desen forțele de pe tibie.
Faza I: Faza Post-operatorie precoce
mobilizarea precoce și plasarea tulpinii sub-maxime asupra grefei conduc la rezultate mai bune.,
Obiective de maximă protecție și reabilitarea precoce:
- a Restabili comun homeostaziei
- tesut Cicatricial management
- a Restabili comun ROM
- Re-tren cvadriceps
- de a Crea un plan eficient pentru pacient
Strategii de reabilitare:
- de a Efectua ROM exerciții din poziție predispuse pentru a evita tibial posterior sag și grefa de alungire
- Învață pacientul să efectueze Cvadriceps contracție/seturi de ziua 1 postoperator dacă pacientul nu este pe puternice medicamente pentru durere.,
- Patellofemoral mobilizarea este important pentru a preveni cicatrici și de a conserva comun de volum pentru gama completa de flexie și extensie
- Ice și elevație pentru umflarea și inflamație management
- Progresează prin aplicarea de strategii pentru creșterea ROM și terminalul de extensie a genunchiului
Una dintre cele mai mari avansarea PCL management este utilizarea de Dinamic PCL bretele. Este posibil ca această opțiune să nu fie întotdeauna disponibilă, dar dacă este găsită, asigurați-vă că o utilizați., Este o bretele cu arc cu scopul de a plasa o forță anterioară pe tibie prevenind îndoirea tibială posterioară și alungirea grefei prin plasarea grefei într-o poziție scurtată. Imediat după operație, se recomandă plasarea piciorului într-un aparat de mobilizare, apoi trecerea la o bretele dinamice, odată ce umflarea este diminuată. Ar trebui să fie folosit tot timpul și doar scos pentru a efectua exerciții timp de 6 luni. Apoi treceți la o fixare mai funcțională, purtată tot timpul timp de 12 luni.,
Construirea de greutate poartă toleranță după 6 săptămâni de non greutate rulment (NWB) ar trebui să aibă loc treptat și progresiv între săptămâna 7-8 .
Faza II: reabilitarea postoperatorie ulterioară
începe la 8 săptămâni după operație. Scopul este de a crea un plan pentru pacient pentru a le pregăti pentru revenirea la capacitatea funcțională preoperatorie prin abordarea tuturor deficitelor MSK.,
Domenii pentru a aborda în întârziere reabilitare post-operatorie și a sugerat termene:
- rezistenta Musculara (săptămâni:9-16)
- Putere (săptămâni 17-22)
- Putere (săptămâni 23-28) cu funcționare progresie dacă este necesar (25-28 săptămâni)
- Viteză și agilitate (săptămâni 29-32 )
- a Reveni la formare (săptămână, 33).
- reveniți la sport: variază de la un sport la altul, dar în medie durează aproximativ 3-4 săptămâni de antrenament. Reveniți pentru a juca în jurul săptămânii 36th., nu există exerciții specifice pentru reabilitarea PCL, dar, în general, ar trebui să ne gândim la întregul picior după o perioadă de NWB. Încorporați diferite exerciții pentru cvadriceps, gluteale și hamstrings și combinați-le în exerciții funcționale. Reglați parametrii de antrenament la obiectivul vizat; rezistență, putere sau întărire.,>
Hamstrings Dominantă Hamstrings Slabă/Nordic Hamstrings Curl 
a Reveni la Sport Criterii:
dovezile nu a furnizat criterii specifice pentru a reveni la sport următoarele PCL reconstrucție, dar în mod logic, ne putem adapta aceleași criterii după reconstrucția ACL:
- Un procesor Quad indicele de 90 sau mai mult – mai puțin de 10% deficitele în cvadriceps putere între implicat și non-implicat-o parte., De asemenea, trebuie luată în considerare rezistența Hamstrings.
- Mai mult de 15% deficit la nivelul membrelor inferioare simetrie pe un singur picior hop de testare (un singur hop, triple hop, crossover-hop, și temporizat hop)
Clinică linia de fund
PCL leziuni sunt în mare parte cauzate de hiper-flexie și leziuni nu apar frecvent. Acest lucru se datorează rezistenței ligamentului și faptului că hiper-flexia, posibilă printr-o forță pe fața anterioară a tibiei proximale, nu apare frecvent., Leziunile PCL se vor întâmpla mai ales în timpul sportului, cum ar fi fotbalul, fotbalul și schiul. Un alt posibil mecanism de vătămare poate fi un accident de mașină, rezultând o „vătămare a tabloului de bord”. Severitatea este împărțită în trei grade și o leziune acută se distinge de o leziune cronică. Prezentarea clinică va depinde de gradul și starea leziunii. Dacă simptomele sunt observabile, acestea includ de obicei tumefacție, durere, senzație de instabilitate, interval limitat de mișcare și dificultate la mobilizare. Tratamentul depinde de gradul și de pacientul individual., Un prejudiciu de gradul I și II sunt de obicei tratate non-chirurgical, cu excepția cazului în care apare într-un atlet tânăr sau individ cerere mare. O leziune de gradul III este de obicei tratată printr-o intervenție chirurgicală, însă tratamentul non-chirurgical este de asemenea posibil. Fizioterapia joacă un rol în managementul conservator, precum și în reabilitarea postoperatorie. Ambele programe de reabilitare se concentrează pe grupul muscular cvadriceps, datorită capacității sale de a prelua parțial funcția PCL., Structura și acumularea programului de reabilitare depind de gradul de vătămare, de pacientul individual și de succesul operației (dacă este cazul).




