Introdução
Cerebelar infartos conta para entre 1,5% e 3% de todos os isquémica traços.1-3 suas manifestações clínicas são muito diversas e muitas vezes inespecíficas, o que significa que esta entidade é muitas vezes confundida com outras condições mais benignas.2,3
atualmente, graças à ressonância magnética cerebral, podemos identificar o território afetado com mais precisão, e detectar outras lesões associadas. A idade média em que surgem os enfartes cerebelares é de aproximadamente 65 anos., Dois terços dos pacientes com esta condição são do sexo masculino.3
a literatura contém numerosos estudos de enfarte cerebelar em territórios específicos,5-12 e outros escritos de um ponto de vista mais global.13,4,13-17
nosso objetivo é analisar a epidemiologia, fatores etiológicos, complicações e condição funcional em pacientes com enfarte cerebelar no momento da descarga. Examinaremos também a relação entre esses fatores e o território vascular afetado.,
doentes e métodos
realizámos uma análise retrospectiva dos 2480 doentes admitidos no nosso departamento de neurologia com um diagnóstico de acidente vascular cerebral isquémico durante um período de 5 anos (Março de 2005 a março de 2010). Neste grupo de doentes, seleccionámos e analisámos 124 doentes (5%) com diagnóstico radiológico de enfarte cerebelar agudo, com ou sem envolvimento de outros territórios vasculares do sistema nervoso central. O diagnóstico radiológico foi realizado utilizando tomografia computadorizada (CT) e/ou ressonância magnética cerebral durante a hospitalização.,os pacientes foram agrupados pelo território afetado usando diagramas de Amarenco 14: artéria cerebelar superior( SCA), artéria cerebelar inferior anterior (AICA), artéria cerebelar inferior posterior (PICA), mais de um território afetado (CA+) e afetação simultânea de territórios supratentoriais (ST) (Fig. 1).
não foram considerados enfarte de pequenos vasos e enfartes de zona-limite.registámos as seguintes variáveis epidemiológicas de cada doente: sexo, idade, presença de factores de risco cardiovasculares (tabagismo, pressão arterial elevada, diabetes mellitus, dislipidemia, presença de cardioembolismo) e etiologia (critérios TOASTS18). Registramos a taxa de incidência de complicações como hidrocefalia, incluindo a data de aparecimento ou início de transformação hemorrágica., O prognóstico foi também avaliado através da análise da situação inicial e do Estado de quitação utilizando a escala Rankin modificada (Mr). Foram medidas sequelas neurológicas na escala NIHSS.os doentes com Sra inicial de 4 ou 5 foram excluídos porque o seu estado funcional limitou a sua capacidade de serem avaliados e tratados.
A etiologia foi determinada através de um estudo vascular (estudo echo Doppler dos troncos supra-aórticos e angiografia CT ou angiografia MR do círculo de Willis) e ecocardiograma transthoracico. Os doentes foram monitorizados telemetricamente durante a sua estadia numa unidade de AVC., Quando necessário, o estudo foi alargado de modo a incluir ecocardiograma transoesofágico e ecografia Doppler transcraniana (TCD) com contraste salino para avaliar o shunt da direita para a esquerda.verificámos a existência de hidrocefalia e/ou transformação hemorrágica através da realização de estudos de neuroimagem sequenciais em doentes cujo estado clínico piorou durante a hospitalização.exames neurológicos para calcular as pontuações de mRS e NIHSS após admissão e alta foram realizados por neurologistas na nossa unidade de AVC.,
estas variáveis foram estudadas usando o software estatístico StatView, que realizou análises univariadas e multivariadas com um nível de significância de α=0, 05.resultados
recolhemos dados de 124 doentes consecutivos com um rácio homem / mulher de 2, 2:1. A Idade Média no momento do diagnóstico foi de 65, 25±14, 9 anos, sem diferenças significativas entre os sexos.
relativamente aos factores de risco cardiovasculares, pouco mais de metade dos doentes tinha antecedentes de pressão arterial elevada e de consumo de tabaco. Aproximadamente um terço dos casos tinha dislipidemia e um quarto tinha diabetes tipo 1 ou 2., O cardioembolismo foi observado em 43 doentes (34, 7%); a maioria teve fibrilhação auricular, e o forame oval patenteado (PFO) foi descoberto em 6 deles (Tabela 1).
| n | % | |
| Sex | ||
| Male | 85 | 68.5 |
| Female | 39 | 31.5 |
| Mean age±SD (years) | 65.2±14.9 (range, 26–90) | |
| Cardiovascular risk factors | ||
| HBP | 69 | 55.,6 |
| Smoking | 65 | 52.4 |
| DLP | 46 | 37 |
| DM type 1 or 2 | 31 | 25 |
| Cardiac embolic disease | 43 | 34.,7 |
| Atrial fibrillation | 31 | |
| PFO | 6 | |
| Myocardiopathy with EF30% | 2 | |
| Other | 4 | |
n: number of patients; PFO: patent foramen ovale; EF: ejection fraction.
The most frequent initial clinical manifestations were feeling of instability and/or changes in gait (71%), vomiting (36.,3%), disartria (33, 9%) e cefaleias (25%). Em menor grau, por ordem de frequência, os pacientes também apresentaram insuficiência nervosa craniana, déficits motores ou sensoriais, Nível alterado de consciência e dor cervical.
a pontuação média no NIHSS no início foi de 3, 3. Em particular, 96 doentes (77, 4%) tinham uma pontuação NIHSS ≤3 e apenas 3 doentes tinham NIHSS
25.o diagnóstico de
foi realizado pelo MR imaging em 93 doentes (75%) e pela TC nos restantes 31 (25%). O tempo médio para estabelecer um diagnóstico correcto foi de 41 horas (intervalo, 1 hora a 3 semanas).,o diagnóstico foi estabelecido suficientemente cedo para permitir a utilização de Trombólise em 27 doentes (21, 8%). No entanto, a trombólise intravenosa só foi realizada em 6 doentes (5% do total). Os critérios de exclusão foram os seguintes: baixa Pontuação da NIHSS (≤3), 10 doentes; coma, 2; sinais de melhoria, 2; enfarte prolongado demonstrado pela Tac cerebral, 2; e em 1 caso cada, trombocitopenia grave, tratamentos anticoagulantes, síndrome coronária aguda, cirurgia major recente e pressão arterial elevada não controlada.o diagnóstico inicial de
foi errado em 35 doentes (28, 2%)., A condição foi considerada pela primeira vez como uma vertigem posicional benigna em 20 pacientes. Outros diagnósticos propostos incluíram crise hipertensiva, infecções (respiratórias, urinárias, gastrointestinais, de origem desconhecida); metástases cerebrais, encefalopatia, síncope e episódio vasovagal. Os restantes 62 doentes (50%) foram diagnosticados correctamente, mas o diagnóstico não foi realizado dentro do período de tempo de Trombólise.uma vez diagnosticado, todos os doentes foram admitidos na unidade de AVC.a insuficiência Bilateral do mesmo território esteve presente em 7 doentes (PICA em 4, SCA em 3)., Ao contrário de outros estudos, o acima não foi considerado um grupo separado para a finalidade de nossos cálculos.17
no que diz respeito à etiologia, encontrámos 41 AVC cardioembólicos (33%), incluindo doentes com PFO e sem outras causas de AVC; 40 AVC aterotrombóticos (32,2%); e 37 de origem indeterminada (29,8%). Destes, 21 eram de etiologia desconhecida, 12 correspondiam a estudos incompletos e 4 tinham causas duplas. Por último, os AVC em 6 doentes (4, 8%) foram causados por acontecimentos incomuns –especificamente, dissecação arterial– numa artéria vertebral e/ou no PICA.,foi realizado um estudo vascular com angiografia computadorizada e/ou angiografia computadorizada em 106 doentes (85, 5%). A etiologia aterotrombótica foi determinada nos 40 casos acima mencionados, com base nos seguintes resultados: oclusão ou estenose
50% nas artérias do sistema vertebobasilar em 26 indivíduos e estenose ≤50% secundária às plaquetas. Não foram encontrados outros mecanismos nos outros 14 casos.ao examinar separadamente os territórios afectados, verificamos que a etiologia aterotrombótica é predominante com enfarte do miocárdio com pico (P=.,02), e a etiologia cardioembólica é predominante com a diminuição simultânea de territórios supratentoriais (P=.04). Não existem diferenças significativas de território para as outras etiologias (Quadro 2).15 doentes apresentaram hidrocefalia (12, 1% do total). Esta complicação foi identificada pela TC cerebral realizada devido ao agravamento do estado clínico. Estes pacientes foram examinados pelo departamento de neurocirurgia, e todos foram equipados com um dreno ventricular externo temporário. Este grupo incluía 12 doentes com enfarte do miocárdio com pica, 1 com enfarte do miocárdio com SCA e 2 com AC+ (P=.02).,
O número médio de dias entre o acontecimento vascular e o aparecimento de hidrocefalia, entendido como início dos sintomas, foi de 2, 9 (intervalo de 1-6). Dos 15 doentes com hidrocefalia, 2 morreram.também ocorreu transformação hemorrágica em 29 doentes (23, 4%). Dos 29, 19 estavam no grupo PICA, 4 no grupo CA+, 1 no grupo SCA e 1 no grupo AICA (este último foi o único doente a tomar anticoagulantes orais como tratamento inicial) (Fig. 2).
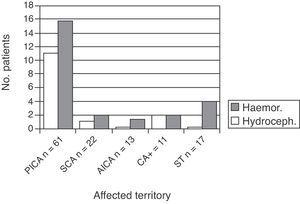
Apenas 2 indivíduos mostrou que as manifestações clínicas, as quais, foram diminuição do nível de consciência; 4 casos foram detectados pelo departamento de emergência em sua inicial CT. O restante (72, 4%) foi assintomático, e a doença foi detectada por tomografia computadorizada ou tomografia computadorizada. Não classificamos os pacientes pelo volume de hemorragia ou se a invasão ventricular estava ou não presente., Em relação à etiologia subjacente, houve 12 casos de acidente vascular cerebral cardioembólico (41,4%), 10 casos devido a causas indeterminadas (34,5%), e 7 devido a aterotrombose (24,1%).por último, avaliámos o grau de dependência da descarga. Os doentes foram classificados de acordo com as suas pontuações na mRS como capazes de realizar actividades de vida diária (mRS=0-2) ou funcionalmente dependentes (mRS=3-5).
após a alta, 41, 9% dos doentes estavam funcionalmente dependentes (apenas 4, 5% mantiveram as suas pontuações basais); 4 doentes morreram, todos hospitalizados. A NIHSS foi ≤5 em 115 doentes (92.,7%) aquando da descarga.os pacientes com mais de um território cerebelar afetado, ou diminuição simultânea do território supratentorial, tiveram um prognóstico funcional mais pobre (Sra de 3-5 em 64%) do que os pacientes com apenas um território cerebelar afetado. Isto era verdade para os territórios PICA, SCA e AICA (mRS de 3-5 em 31% -36%, P=.5) (Fig. 3, esquerda).

se os doentes com enfarte do miocárdio forem colocados numa categoria separada, são responsáveis por 3 das 4 mortes totais. Da mesma forma, 48% destes doentes tinham uma sra de 3-5 na quitação; 40% tinham uma sra ≤2.3 meses após o acidente vascular cerebral, 115 doentes estavam ainda a ser monitorizados (4 morreram durante a fase aguda e 5 perderam-se no seguimento). Durante este tempo, morreram 6 doentes (3 relacionados com o acidente vascular cerebral, 1 de causas indeterminadas, 1 devido a infecção respiratória e 1 devido a cancro do pulmão). Dos restantes doentes, 32 (25.,8% da série inicial) permaneceu funcionalmente dependente.as diferenças relacionadas com o território afectado foram ainda mais acentuadas aos 3 meses de acompanhamento; a diminuição de vários territórios foi associada a uma maior dependência funcional (P=.03 (Fig. 3, direita).a média de internamento hospitalar (Sm) foi de 14, 2 dias (intervalo de 3-74). O Sm para doentes com complicações foi mais longo do que para doentes que não apresentaram hidrocefalia ou transformação hemorrágica (20, 7 vs 11, 7 dias).discussão os enfartes cerebelares afectam mais homens do que mulheres, o que se aplica aos AVC isquémicos em geral., Nossos dados para a idade de início e relação homem/mulher são semelhantes aos publicados em outros estudos.Foi administrado tratamento trombolítico a menos de um quarto do total de doentes. Por um lado,a falta de especificidade dos sintomas clínicos significa que diagnósticos errados são por vezes considerados, 2 e também faz com que os pacientes venham ao hospital tarde demais (em média, mais de um dia e meio tarde em nosso grupo). Por outro lado, mesmo quando os pacientes visitam dentro do intervalo de tempo, o tratamento é frequentemente descartado devido ao NIHSS ser muito baixo.,os nossos resultados, ao contrário dos de outros estudos,1,13 e 14 revelaram uma predominância de enfarte do território do PICA (presente em quase metade de todos os doentes). É possível que o advento da ressonância magnética cerebral tenha facilitado a identificação precisa dos territórios afetados, o que explicaria a diferença em proporção.também identificamos diferentes etiologias prevalentes para eventos em cada um dos territórios. Os enfartes PICA foram geralmente causados por aterotrombose; não houve etiologia predominante para enfartes SCA e AICA.,como seria de esperar, a doença cardioembólica foi a etiologia mais frequente em doentes com afetação simultânea de vários territórios.
a taxa de complicação e o tempo de aparecimento são semelhantes aos notificados pela literatura.13,4,16 a maioria dos casos de hidrocefalia apareceram entre 48 e 72 horas após o início do acidente vascular cerebral; nenhum apresentado depois do dia 6 após o acidente vascular cerebral. A monitorização numa unidade de AVC é, portanto, especialmente importante na primeira semana seguinte ao evento; depois disso, é opcional.,o aparecimento de hidrocefalia foi principalmente associado a enfartes PICA. Quatro dos 15 doentes apresentavam insuficiência cerebral associada. Todos os pacientes foram avaliados pelo departamento de Neurocirurgia. O consenso geral foi usar um dreno ventricular externo temporário ao invés de craniectomia descompressiva. Houve 2 mortes e 8 pacientes funcionalmente dependentes na alta.em casos de transformação hemorrágica sem hidrocefalia, utilizámos apenas as medidas de rotina utilizadas na unidade de AVC., Esta complicação surgiu principalmente em pacientes com enfartes PICA e aqueles com insuficiência supratentorial simultânea. Não encontramos motivos para explicar a transformação hemorrágica no primeiro grupo; no entanto, o risco desta complicação é maior com enfartes cardioembólicos, como os que afetam o segundo grupo de pacientes.Em ambos os casos, a complicação não foi associada ao uso de antiplaquetários ou medicamentos anticoagulantes.uma escala de avaliação funcional como a escala Rankin é mais adequada para determinar o prognóstico do que uma escala neurológica como a NIHSS., Considerando os sintomas que um enfarte cerebelar causa, a NIHSS não é tão útil para avaliar o prognóstico do paciente. Quase todos os nossos pacientes tinham pontuações baixas de NIHSS, incluindo aqueles com sequelas principais.alguns autores escreveram que o aparecimento de complicações implica um risco aumentado de morte.4,13 no nosso caso, não houve diferenças significativas entre grupos com complicações e grupos sem. Pode muito bem ser que o uso de métodos agressivos para resolver hidrocefalia e monitoramento contínuo em unidades de AVC teve um impacto em nossos resultados., Esta possibilidade teria de ser confirmada numa amostra maior de doentes.Entretanto, outros autores observaram que o prognóstico tem mais a ver com se as lesões são ou não bilaterais, e menos a ver com qual território é afetado.17 nosso estudo tem uma prevalência muito baixa de lesões bilaterais. No entanto, mostra claramente que a condição de paciente após a descarga, e acima de tudo, após 3 meses de acompanhamento, foi pior quando vários territórios foram afetados do que quando o enfarte foi limitado a um único território. O prognóstico também é mais pobre quando o tronco cerebral é afetado do que quando não é.,
Este estudo tem as limitações típicas de uma análise retrospectiva examinando etiologias múltiplas. No entanto, foi realizado num único centro, o que diminui o número de desvios ao protocolo e assegura uma utilização mais homogénea dos tratamentos e avaliações.em conclusão, o território mais frequentemente afectado foi a PICA, e a causa predominante neste território foi a aterotrombose. Em contraste, não encontramos etiologia predominante para enfartes SCA ou AICA., A PICA foi também o território com maior risco de complicações, a maior parte das quais ocorreu durante a primeira semana. Estranhamente, o desenvolvimento de complicações não serviu para piorar o prognóstico do paciente; o prognóstico dependia principalmente do número de territórios afetados e da presença de insuficiência cerebral.
conflitos de interesses
os autores não têm conflitos de interesses a declarar.




