editores originales – Sigrid Bortels principales colaboradores-Camille Dewaele, Sigrid Bortels, Leana Louw, Mariam Hashem y Rachael Lowe
Introducción
la lesión del ligamento cruzado posterior (LCP) puede variar desde un estiramiento hasta un desgarro total o ruptura del ligamento. Estas lesiones son menos comunes que las lesiones del ligamento cruzado anterior (LCA), ya que el LCP es más amplio y más fuerte.
Anatomía clínicamente relevante
el LCP es uno de los dos ligamentos cruzados de la rodilla., Actúa como el principal Ligamento estabilizador de la rodilla. y evita que la tibia de desplazamiento posterior excesivo en relación con el fémur. También funciona para prevenir la hiper-extensión y limita la rotación interna, la aducción y la abducción en la articulación de la rodilla. El LCP es dos veces más grueso que el LCA, lo que resulta en menos lesiones que el LCA debido a la naturaleza más fuerte. Como resultado, las lesiones por LCP son menos comunes que las lesiones por LCA.,
se origina en la superficie interna del cóndilo femoral medial y se inserta en el Centro de la cara posterior de la meseta tibial, 1 cm por debajo de la superficie articular de la tibia. Cruza el ACL para formar una ‘X’. El PCL consta de dos haces inseparables: el ancho haz anterolateral (AL) y el más pequeño haz posteromedial (PM). El haz de AL es más apretado en la flexión media y la rotación interna de la rodilla, mientras que el haz de PM es más apretado en la extensión y la flexión profunda de la rodilla. La orientación de las fibras varía entre los haces., El haz de AL está más orientado horizontalmente en extensión y se vuelve más vertical a medida que la rodilla se flexiona más allá de 30°. El haz de PM está orientado verticalmente en la extensión de la rodilla y se vuelve más horizontal a través de un rango de movimiento similar.,
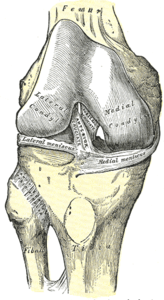
Anterior view knee |
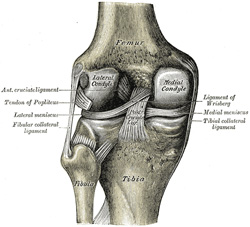
Posterior view knee |
Epidemiology/Aetiology
Epidemiology
The mean age of people with acute PCL injuries range between 20-30’s., Las lesiones del LCP pueden ocurrir aisladas, principalmente como resultado del deporte, así como combinadas (ver lesiones de rodilla multi-Ligamento), generalmente causadas por accidentes automovilísticos. Las lesiones por LCP representan el 44% de las lesiones agudas de rodilla y se presentan más comúnmente con lesiones de esquina posterolateral. Se estima una incidencia del 2-3% para la insuficiencia asintomática crónica de LCP en futbolistas universitarios de élite.
etiología/mecanismo de lesión
el mecanismo de lesión más frecuente es un golpe directo a la cara anterior de la tibia proximal sobre una rodilla flexionada con el tobillo en la flexión plantar., Esto a menudo ocurre como lesiones en el tablero de instrumentos durante accidentes automovilísticos y resulta en la traducción posterior de la tibia. La hiper-extensión y los mecanismos de estrés rotacional o Varo/valgo también pueden ser responsables de los desgarros del LCP. Estas lesiones ocurren principalmente durante deportes como el fútbol, el fútbol y el esquí. Las lesiones aisladas de LCP son comúnmente reportadas en atletas, siendo la hiper-flexión el mecanismo más frecuente de lesión. Los atletas rara vez reportan escuchar un pop y pueden continuar jugando inmediatamente después de la lesión., Otros mecanismos de lesión de PCL incluyen malos aterrizajes de un salto, un simple paso en falso o un cambio de dirección rápido.
características / presentación clínica
características
lesiones de LCP presentes en diferentes grados según la gravedad.
- Grado 1: Daño limitado con solo desgarros microscópicos en el ligamento, principalmente como resultado de un estiramiento excesivo. Todavía es capaz de funcionar y estabilizar la rodilla.
- Grado 2: el ligamento está parcialmente desgarrado. Hay una sensación de inestabilidad.
- Grado 3: rotura o desgarro completo del ligamento., Este tipo de lesión se acompaña principalmente de un esguince del LCA y / o ligamentos colaterales.
presentación clínica
se puede distinguir entre los síntomas de una lesión aguda y crónica de LCP.
lesión aguda de LCP
- lesión aislada:
- combinación con otras lesiones ligamentosas:
Los síntomas difieren según el grado de la lesión de rodilla. Esto incluye hinchazón, dolor, sensación de inestabilidad, rango de movimiento limitado y dificultad con la movilización. También puede haber hematomas.,
lesión crónica de LCP
Los pacientes con una lesión crónica de LCP no siempre son capaces de recordar un mecanismo de lesión. Las quejas comunes son incomodidad al soportar el peso en una posición semi flexionada (por ejemplo, subir escaleras o ponerse en cuclillas) y dolor en la rodilla al caminar largas distancias. Las quejas de inestabilidad también están a menudo presentes, sobre todo cuando se camina sobre una superficie desigual. También puede haber dolor retropatelar y dolor en el compartimento medial de la rodilla. La hinchazón y la rigidez potenciales dependen del grado de daño condral asociado.,>Frecuentes:
- lesión del LCA
- lesión del ligamento colateral Medial
- lesión del ligamento Talofibular
- Lesiones de meniscos
- Lesiones de la articulación patelofemoral
- lesión Posterolateral de rodilla e inestabilidad del Varo asociada
poco frecuentes:
- lesión del multiligamento de rodilla
- fractura del cóndilo Femoral
- fractura de meseta tibial
Procedimientos de diagnóstico
examen físico
una historia detallada que toma para comprender la naturaleza de los síntomas y el mecanismo de la lesión para distinguir entre diferentes presentaciones., La dificultad para soportar el peso y el rango reducido de movimiento son la presentación típica. Descartar la fractura y la dislocación dependerá de los síntomas y el mecanismo de la lesión.,indicate a posterolateral ligament complex injury
- Posterior Lachman test: A slight increase in posterior translation indicates a posterolateral ligament complex injury
- Posterior sag sign: Posterior sagging of the tibia indicates a positive test
- Quadriceps active test: this test can aid in the diagnosis of complete PCL tear.,
- prueba de Dial o prueba de rotación externa tibial: para probar si hay una lesión combinada de PCL y esquina posterolateral (PLC).El aumento de la rotación externa a 30 grados solo indica una lesión aislada de LCP. Las diferencias observadas a 30 y 90 grados indican una lesión combinada de PCL y PLC.,
- pruebas especiales para descartar lesiones de rodilla colisionadas:
- varias pruebas de esfuerzo/Valgus
- /ul>
investigaciones especiales
- rayos X:
- AP, Tunnel, Sunrise, stress and a vistas laterales (mejor para detectar el hundimiento lateral)
- Los rayos X se pueden hacer en diferentes posiciones, p.ej., soporte de pie y peso con flexión de rodilla de 45°
- ayuda a la identificación temprana de fracturas por avulsión de PCL
- crónico: evalúe el estrechamiento del espacio articular (preferiblemente incluyendo las vistas de carga y salida del sol)
- MRI: el estándar de oro cuando se trata de diagnosticar PCL y lesiones asociadas
- agudo: Determine el grado de lesión, así como evaluar otras estructuras potencialmente lesionadas (por ejemplo, ligamentos, menisco y/o estructuras de cartílago de la rodilla). Se espera un aumento de la señal o interrupción de la continuidad del ligamento.,crónica: la resonancia magnética puede parecer normal en lesiones de grado I y II.
- gammagrafías óseas: mejor en casos crónicos con dolor recurrente, hinchazón e inestabilidad.
- detectar cambios artríticos tempranos antes de IRM o rayos X. Estos pacientes tienen un mayor riesgo de desarrollar cambios degenerativos en el cartílago articular, mostrados por áreas de mayor captación de radiosondas, más comúnmente en los compartimentos medial y patelofemoral., Forma subjetiva de rodilla
manejo médico
manejo conservador
el tratamiento no operatorio se utiliza normalmente para esguinces de PCL agudos aislados de grado I O II, si se ajusta a los siguientes criterios:
- cajón Posterior <10 mm
- Disminución en la excursión del cajón posterior con rotación interna en el fémur
- <5° laxitud rotatoria anormal y/o no aumento significativo de la laxitud valgo-Varo
los desgarros de LCP de grado I y II generalmente se recuperan rápidamente y la mayoría de los pacientes están satisfechos con el resultado., Los atletas normalmente están listos para volver a jugar dentro de 2-4 semanas. El manejo incluye:
- inmovilizar la rodilla en un rango de movimiento ortopédico bloqueado en extensión durante 2-3 semanas
- Soporte de peso asistido (parcial a completo) durante 2 semanas
- Fisioterapia
una lesión aguda de grado III también se puede manejar de manera conservadora. La inmovilización en un rango de movimiento ortopédico en extensión completa se recomienda durante dos a cuatro semanas, debido a la alta probabilidad de lesiones en otras estructuras posterolaterales., La sublaxación tibial posterior causada por el isquiotibial se minimiza en extensión, causando menos fuerza a la LCP dañada y a las estructuras posterolaterales. Esto permite que las estructuras de los tejidos blandos sanen. Se recomienda la fisioterapia como parte del manejo conservador. Volver a jugar después de un manejo conservador de las lágrimas de grado III es normalmente entre 3 y 4 meses.
Las lesiones de LCP crónicas aisladas de grado I & II generalmente se manejan de manera conservadora con fisioterapia. La modificación de la actividad se recomienda en casos crónicos con dolor recurrente e hinchazón.,
manejo quirúrgico
el objetivo principal durante una reconstrucción de LCP es restaurar la mecánica normal de la rodilla y la estabilidad dinámica de la rodilla, corrigiendo así la laxitud tibial posterior. Existen diferentes opciones del abordaje quirúrgico óptimo para una reconstrucción de LCP. Existe un Debate sobre el mejor tipo o fuente de injerto, la colocación de la tibia, los túneles femorales, el número de haces de injerto y la cantidad de tensión en los haces.
Cuando se utiliza un injerto de doble haz, ambos haces de la PCL pueden ser reconstruidos., Un solo injerto de haz reconstruye solo el haz anterolateral más fuerte. El enfoque de doble haz puede restaurar la cinemática normal de la rodilla con un rango completo de movimiento, mientras que el haz único solo restaura el rango de 0°a 60° de la rodilla.
los tipos de injertos incluyen:
- aloinjerto (principalmente tendón de Aquiles): disminución del tiempo quirúrgico y ausencia de trauma iatrogénico en el sitio de la cosecha. El injerto del tendón de Aquiles produce una gran cantidad de colágeno y asegura un llenado completo de los túneles. Esto se usa normalmente para reconstruir el haz de AL., El injerto AL se tensa y se fija a una flexión de rodilla de 90°.
- tejido autólogo:
- hueso-tendón rotuliano-hueso: más común, ya que los tapones óseos permiten una fijación suficiente del tejido. Las desventajas de este injerto son la morbilidad del sitio de cosecha y como resultado de la forma rectangular del injerto, los túneles no pueden llenarse completamente con colágeno.
- tendón de la corva cuadruplicado: disminuye el factor de morbilidad, pero resulta en un método de fijación inferior. Un autoinjerto de tendón semitendinoso doble se utiliza normalmente para la reconstrucción del haz de PM., El injerto PM se tensa y se fija a una flexión de rodilla de 30°.tendón del cuádriceps: tiene factor de morbilidad y propiedades biomecánicas adecuadas.
lesión aguda del LCP
la reconstrucción quirúrgica del LCP se recomienda en lesiones agudas con subluxación e inestabilidad graves de la tibia posterior, si la traslación posterior es mayor de 10 mm o si hay lesiones ligamentosas múltiples. Lesiones por fractura por avulsión de PCL las fracturas se curan bien cuando se operan al principio., Los individuos de alta demanda, como los atletas jóvenes, normalmente se tratan con cirugía tan pronto como sea posible, para aumentar las posibilidades de volver a la capacidad funcional completa. La lesión de grado III del LCP se combina principalmente con otras lesiones, y por lo tanto se tendrá que realizar una reconstrucción quirúrgica de los ligamentos, a menudo dentro de las 2 semanas posteriores a la lesión. Este marco de tiempo proporciona la mejor reparación del ligamento anatómico del LCP y menos cicatrices capsulares.,
lesión crónica de LCP
la intervención quirúrgica se recomienda en casos crónicos, teniendo en cuenta lo siguiente (principalmente en lesiones de grado III):
- Dolor e hinchazón recurrentes
- gammagrafía ósea positiva con el paciente incapaz de modificar sus actividades
- en los casos en que hay lesiones combinadas, la cirugía es indispensable
procedimiento quirúrgico
- artroscopia de diagnóstico, pero la incrustación en sí es una cirugía abierta., Los túneles femorales se establecen con una técnica outside-in para duplicar de cerca la inserción femoral del complejo del ligamento PCL-meniscofemoral. El injerto se prepara durante la exposición. Luego se coloca en el pasador del injerto y se pasa a través del túnel femoral, se tensa y se atornilla al hueso.
- limitar el rango de movimiento de la rodilla se necesita un refuerzo después de la cirugía (consulte manejo de fisioterapia).
- Método del túnel Tibial: abordaje artroscópico., Se perfora un pasador guía desde un punto justo distal y medial hasta el tubérculo tibial y se dirige a la cara distal y lateral de la huella del LCP. El túnel femoral debe colocarse justo debajo del hueso subcondral, para reducir el riesgo de osteonecrosis. La dirección del paso del injerto depende del tipo de injerto utilizado. El procedimiento de incrustación tibial evita esta parte difícil. El injerto se coloca en una flexión de 70° a 90°. En la reconstrucción de un solo haz solo se perfora 1 túnel. En una reconstrucción de doble haz se perforan dos túneles, lo cual es técnicamente más difícil.,
complicaciones
las posibles complicaciones después o durante una reconstrucción de LCP incluyen:
- fracturas
- lesión de la arteria poplítea
- trombosis venosa profunda
- laxitud Residual (puede ser causada por una lesión de LCP no aislada no diagnosticada)
- Disminución del rango de movimiento (puede ser causada por una colocación incorrecta o demasiada tensión del injerto).,
- La manipulación bajo anestesia puede considerarse para mejorar el rango de movimiento si la fisioterapia no tiene éxito
manejo de Fisioterapia
manejo conservador
Grado 1 & II lesiones
Los cirujanos ortopédicos recomiendan dos semanas de inmovilización relativa de la rodilla (en un corsé de rango de movimiento bloqueado)., La fisioterapia en este período de tiempo incluye:
- La movilización parcial o total del peso
- Reducir el dolor y la inflamación
- Reducir el derrame articular de la rodilla
- restaurar el rango de movimiento de la rodilla
- El fortalecimiento de la rodilla (especialmente la rehabilitación protectora del cuádriceps)
- El fortalecimiento del cuádriceps es un factor clave para una recuperación exitosa, ya que el cuádriceps puede tomar el lugar del LCP en cierta medida para evitar que el fémur se mueva tibia.,
- modificación de la actividad hasta que disminuya el dolor y la hinchazón
después de 2 semanas (por recomendación del cirujano ortopédico):
- avance a la movilización completa del soporte de peso
- destete de la abrazadera de rango de movimiento
- propiocepción, equilibrio y coordinación
- Programa de agilidad cuando se ha recuperado la fuerza y la resistencia y se ha aumentado el control neuromuscular
- volver a jugar entre 2 y 4 semanas de lesión
lesiones de grado III
la rodilla está inmovilizada en rango de movimiento, bloqueada en extensión, durante 2-4 semanas.,-4 semanas:
- Evitar el fortalecimiento aislado de los isquiotibiales
- flexión de rodilla asistida activa <70°
- progresar en el soporte de peso dentro de los límites del dolor
- rehabilitación de cuádriceps: promover la estabilización dinámica y contrarrestar la subluxación tibial posterior progreso a ejercicios funcionales como ciclismo estacionario, prensa de piernas, ejercicios elípticos y escalada de escaleras
volver a jugar es específico del deporte, y solo después de 3 meses.,
lesiones crónicas
las lesiones crónicas de LCP pueden tratarse adecuadamente con fisioterapia. Se utiliza una abrazadera de rango de movimiento, inicialmente establecida para evitar que el terminal 15° de extensión. Después de un tiempo, el corsé se abre hasta la extensión completa.
rehabilitación postoperatoria
la rehabilitación postoperatoria suele durar de 6 a 9 meses. La duración de cada una de las cinco fases y la duración total de la rehabilitación depende de la edad y el nivel físico del paciente, así como del éxito de la operación. Véase también la página sobre reconstrucción de PCL.,
pautas generales para la rehabilitación postoperatoria de LCP:
- La movilidad debe restringirse de 0 a 90 grados en las primeras dos semanas y luego facilitarse gradualmente a la ROM completa.
- La pierna afectada debe estar sin soporte de peso durante las primeras 6 semanas, luego debe colocarse en un soporte ortopédico movilizador y progresó a soporte de LCP de rebote durante 6 meses.,
- evite la contracción aislada de los isquiotibiales durante 4 meses debido a la fuerza de los isquiotibiales en el dibujo posterior de la tibia que puede aplicar una fuerza de elongación en el injerto de PCL causando inestabilidad
- evite la flexión de rodilla sin soporte durante 4 meses para evitar cualquier fuerza de dibujo posterior en la tibia.
Fase I: Fase postoperatoria temprana
la movilización temprana y la colocación de una tensión sub-máxima en el injerto conducen a mejores resultados.,
objetivos de máxima protección y rehabilitación temprana:
- restaurar la homeostasis articular
- Manejo del tejido cicatricial
- restaurar la ROM articular
- reentrenar los cuádriceps
- Crear un plan eficaz para su paciente
estrategias de rehabilitación:
- Realizar ejercicios de ROM desde posición prona para evitar el hundimiento tibial posterior y elongación del injerto
enseñe al paciente a realizar la contracción / conjuntos de cuádriceps desde el día 1 después de la cirugía si el paciente no está tomando analgésicos fuertes.,
- rayos X:
- La movilización patelofemoral es importante para prevenir la cicatrización y preservar el volumen articular para un rango completo de flexión y extensión
- hielo y elevación para el manejo de la hinchazón y la inflamación
- progresando mediante la aplicación de estrategias para aumentar la ROM y la extensión terminal de la rodilla
uno de los grandes avances del manejo del LCP es la utilización de brackets dinámicos para LCP. Esta opción puede no estar siempre disponible, pero si se encuentra asegúrese de utilizarla., Es una abrazadera de resorte que tiene como objetivo colocar una fuerza anterior en la tibia evitando el hundimiento tibial posterior y el alargamiento del injerto colocando el injerto en una posición acortada. Inmediatamente después de la cirugía, se recomienda colocar la pierna en un aparato ortopédico y luego avanzar a un aparato ortopédico Dinámico una vez que la hinchazón haya disminuido. Debe usarse todo el tiempo y solo debe quitarse para realizar ejercicios durante 6 meses. A continuación, pasar a un refuerzo más funcional, usado todo el tiempo durante 12 meses.,
la construcción de la tolerancia al soporte de peso después de 6 semanas de no soporte de peso (NWB) debe tener lugar de forma gradual y progresiva entre la semana 7-8 .
Fase II: posterior rehabilitación postoperatoria
comienza 8 semanas después de la cirugía. El objetivo es crear un plan para que el paciente lo prepare para regresar a la capacidad funcional preoperatoria abordando todos los déficits de MSC.,
áreas a abordar en la rehabilitación postoperatoria tardía y marcos de tiempo sugeridos:
- resistencia Muscular (semanas:9-16)
- fuerza (semanas 17-22)
- potencia (semanas 23-28) con progresión de carrera si es necesario (semanas 25-28)
- velocidad y agilidad (semanas 29-32)
- volver al entrenamiento (semana 33).
- volver al deporte: varía de un deporte a otro, pero en promedio toma alrededor de 3-4 semanas de entrenamiento. Volver a jugar alrededor de la semana 36.,
no hay ejercicios específicos para la rehabilitación de PCL, pero generalmente debemos pensar en toda la pierna después de un período de NWB. Incorpora diferentes ejercicios para cuádriceps, glúteos e isquiotibiales y combínalos en ejercicios funcionales. Ajuste los parámetros de entrenamiento a la meta objetivo; resistencia, potencia o fortalecimiento.,>
isquiotibiales dominantes isquiotibiales magros/rizos nórdicos 
criterios de retorno al deporte:
La evidencia no ha proporcionado criterios específicos para el retorno al deporte después de la reconstrucción del LCP, pero lógicamente podemos adaptar los mismos criterios después de la reconstrucción del LCA:
- Un índice quad de 90 o más – menos del 10% déficits en la fuerza del cuádriceps y del lado no involucrado., También se debe considerar la fuerza de los isquiotibiales.
- menos del 15% de déficit en la simetría de las extremidades inferiores en las pruebas de lúpulo de una sola pierna (lúpulo único, lúpulo triple, lúpulo cruzado y lúpulo cronometrado)
resultados clínicos
las lesiones no ocurren con frecuencia. Esto se debe a la fuerza del ligamento y al hecho de que la hiper-flexión, posible a través de una fuerza a la cara anterior de la tibia proximal, no ocurre comúnmente., Las lesiones por LCP ocurren principalmente durante los deportes, como el fútbol, el fútbol y el esquí. Otro posible mecanismo de lesión puede ser un accidente automovilístico, lo que resulta en una «lesión en el tablero de instrumentos». La gravedad se divide en tres grados y una lesión aguda se distingue de una lesión crónica. La presentación clínica dependerá del grado y del Estado de la lesión. Si los síntomas son observables, generalmente incluyen hinchazón, dolor, sensación de inestabilidad, rango de movimiento limitado y dificultad con la movilización. El tratamiento depende del grado y del paciente individual., Una lesión de grado I y II generalmente se trata sin cirugía, a menos que ocurra en un atleta joven o individuo de alta demanda. Una lesión de grado III generalmente se trata mediante una intervención quirúrgica, sin embargo, el tratamiento no quirúrgico también es posible. La fisioterapia desempeña un papel en el manejo conservador, así como en la rehabilitación postoperatoria. Ambos programas de rehabilitación se centran en el grupo muscular del cuádriceps, debido a su capacidad para asumir parcialmente la función del LCP., La estructura y el desarrollo del programa de rehabilitación depende del grado de la lesión, el paciente individual y el éxito de la operación (si corresponde).




