Editor Originale – Emma De Moerloose
Top Contributors – Uchechukwu Chukwuemeka, Scott Buxton, Glenn Demeyer, Redisha Jakibanjar e Kim Jackson
Definizione/ Descrizione:
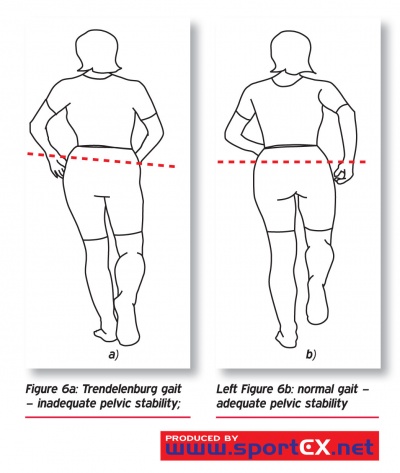
Il trendelenburg andatura è causato da una debolezza unilaterale dell’anca rapitori, soprattutto la muscolatura dei glutei. Questa debolezza potrebbe essere dovuta al danno del nervo gluteo superiore o alla 5a lesione della colonna lombare. Questa condizione rende difficile sostenere il peso del corpo sul lato interessato., Durante l’andatura normale, entrambi gli arti inferiori sopportano la metà del peso corporeo è una parte della fase di posizione. Quando un arto inferiore viene sollevato in fase di oscillazione, l’altro prende l’intero peso. Durante la fase di posizione dell’andatura, il bacino si inclina verso il basso sull’estremità portante e sale sull’estremità non portante. Ma quando c’è una debolezza dell’abduttore dell’anca, il bacino si inclina verso il basso invece che verso l’alto sull’estremità non portante., Nel tentativo di ridurre questo effetto, la persona compensa l’inclinazione laterale del tronco lontano dall’anca interessata, quindi il centro di gravità è principalmente sull’arto di posizione causando una riduzione della caduta pelvica.
Vedi anche: Trendelenburg Sign
Anatomia clinicamente rilevante:
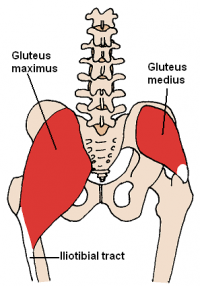
L’articolazione dell’anca è composta dall’acetabolo e dalla testa del femore.Queste strutture sono circondate da tessuti molli e ventidue muscoli.Questi muscoli forniscono la stabilità e la forza necessaria per il movimento del femore durante l’attività.,
Il gluteus medius e il gluteus minimus sono i due principali abduttori dell’anca,supportano l’opposizione del bacino e impediscono al bacino di cadere. Il nervo gluteo superiore deriva dai contributi delle radici nervose L4 – S1.Questo nervo esce dal bacino attraverso la tacca sciatica per fornire l’articolazione dell’anca, il gluteo medio e i muscoli minimi e anche la fascia tensore lata.,
Epidemiologia/ Eziologia:
Trendelenburg andatura si verifica quando un paziente ha una paralisi/paresi dell’anca rapitori. La debolezza dell’abduttore dell’anca può essere causata da lesioni neuronali al nervo gluteo superiore a causa di intrappolamento del nervo o da fattori iatrogeni.,
Trendelenburg andatura si osserva anche in pazienti con displasia dello sviluppo dell’anca, lussazione congenita dell’anca (CDH), congenita coxa vara, o coxa valga secondaria ad altri disturbi come la malattia di Legg-Calvé-Perthes o scivolato epifisi femorale capitale. In queste condizioni di cui sopra, i muscoli abduttori sono normali ma hanno uno svantaggio meccanico. I pazienti con epifisi femorale capitale scivolato hanno anche una debolezza muscolare che può portare a trendelenburg andatura.,
Trendelenburg andatura è visto anche dopo la chirurgia di sostituzione dell’anca e la fissazione femorale con chiodo intramidollare. Nei pazienti con sostituzione dell’anca, trendelenburg andatura segue a causa della dissecction chirurgica del muscolo medio gluteo durante l’intervento chirurgico per esporre l’articolazione dell’anca; così la disfunzione nei muscoli abduttori. Ciò si risolve man mano che la guarigione delle ferite migliora.
Altre condizioni in cui si può osservare un’andatura Trendelenberg includono distrofia muscolare e paralisi cerebrale emiplegica.,
Caratteristiche/Presentazione clinica:
Un andatura trendelenburg è caratterizzata da spostamento del tronco sopra l’anca interessata durante la posizione e via durante la fase di oscillazione di andatura ed è meglio visualizzato da dietro o davanti al paziente. Durante l’andatura, il bacino si inclina verso il basso anziché verso l’alto sull’estremità non portante. Nel tentativo di ridurre questo effetto, la persona compensa l’inclinazione laterale del tronco lontano dall’anca interessata, quindi il centro di gravità è principalmente sull’arto di posizione causando una riduzione della caduta pelvica.,
Diagnosi differenziale:
- L’osservazione dell’andatura del paziente dal lato consente all’esaminatore di rilevare le carenze di passo e lunghezza del passo, nonché il movimento del tronco e degli arti inferiori nel piano sagittale, incluso l’estensore o il gluteo massimo in cui il paziente spinge il tronco posteriormente per compensare gli estensori deboli dell’anca (muscolo,
- L’osservazione laterale consente anche di rilevare la debolezza dorsiflessor della caviglia e il footdrop che porta all’incapacità del piede di liberare il terreno, che è compensato da un’eccessiva flessione degli arti inferiori per facilitare il gioco del pavimento (andatura di steppage).
- Debolezza bilaterale del muscolo gluteus medius: l’andatura mostra un movimento accentuato da lato a lato, con conseguente andatura oscillante o “chorus girl swing”.
Alcune persone compensare questo flettendo il loro tronco sopra il peso-cuscinetto anca.,
Procedure diagnostiche
Il segno Trendelenburg determina l’integrità della funzione muscolare abduttore dell’anca. Il terapeuta può utilizzare questo test quando non ci sono raggi X presi ma ci sono segni di Trendelenburg. La persona deve stare su una gamba. Il test è negativo quando l’anca della gamba che viene sollevata, salirà anche cioè, l’escursionismo dell’anca o il bacino si inclina verso l’alto. Il test è positivo, quando c’è una goccia dell’anca o un’inclinazione verso il basso del bacino. La radiografia è il modo migliore per diagnosticare o confermare la patologia trendelenburg.,
Quando viene diagnosticato un dolore all’anca, il chirurgo baserà la diagnosi sui dati ottenuti da valutazioni cliniche e radiografiche. Queste due fonti di dati forniranno una risposta a:
- Il livello dell’osteotomia prossimale
- La quantità di valgo, estensione e derotazione all’osteotomia prossimale
- Il livello dell’osteotomia distale
- La quantità di varo e allungamento all’osteotomia distale. Livello di evidenza: B
Esame
I criteri McKay modificati sono utili per valutare se un paziente ha un’andatura Trendelenburg., Questi criteri misurano i sintomi del dolore, il modello di andatura, lo stato del segno Trendelenburg e la gamma di movimento dell’articolazione dell’anca.,gn; la gamma completa di movimento
diminuzione del range di movimento
Trendelenburg segno; e una gamma limitata di
il movimento, o una combinazione di questi
Trendelenburg segno
Gestione Medica
Per i pazienti con Trendelenburg compensato andatura, gestione medica può tentare di affrontare le cause alla base di un Trendelenburg andatura., Riduzione aperta e salterel’osteotomia innominata (SIO) senza trazione preoperatoria è efficace nella gestione della displasia evolutiva dell’anca nei bambini di età inferiore ai 6 anni.
Le osteotomie di supporto pelvico causano un miglioramento significativo dei risultati relativi alla postura, all’andatura e alla tolleranza alla deambulazione in pazienti che presentavano lussazioni congenite non trattate. Livello di evidenza: B
Il trattamento manipolativo osteopatico (OMT) potrebbe portare a parametri di andatura migliorati per gli individui con disfunzioni somatiche, come misurato da un sistema GaitMat II.,
Gestione della terapia fisica
Trendelenburg andatura può provocare lo sviluppo di altre patologie delle ossa dell’anca e del ginocchio come l’artrite o usura prematura delle articolazioni dell’anca. Pertanto è di grande importanza scoprire una forma di terapia fisica che causerà una riduzione del grado di andatura Trendelenburg per ridurre al minimo le lesioni secondarie.
L’andatura di Trendelenburg è un’andatura anormale causata dalla debolezza degli abduttori dell’anca. Pertanto, lo scopo principale della terapia fisica per quanto riguarda questa compromissione è quello di rafforzare i rapitori dell’anca., Un esercizio appropriato per rafforzare i rapitori dell’anca è quello di avere il paziente si trovano in lato-sdraiato sul lato inalterato e abdurre la parte superiore della gamba verso il soffitto. Per rendere l’esercizio più impegnativo, un peso o theraband può essere posizionato attorno all’arto attivo.
Altri esercizi nel trattamento dell’andatura Trendelenburg includono esercizi funzionali a catena chiusa, step-up laterali ed esercizi di equilibrio funzionale. È anche importante rafforzare il resto dei muscoli dell’anca sul lato interessato.,
L’uso di un Elettromiogramma (EMG) biofeedback riduce trendelenburg andatura da una media di 29 gradi. È stato dimostrato che la lunghezza media del passo aumenta da 0,32 ± 0,3 m a 0,45 ± 0,2 m e che la velocità di andatura aumenta da 1,6 ± 0,4 kmh−1 a 3,1 ± 0,5 kmh−1. Il dispositivo EMG fornisce toni di avvertimento, dando un feedback di andatura impropria attraverso il rilevamento del livello di attività del gluteo medio.,
Una ricerca ha studiato l’utilità di un dispositivo di formazione biofeedback EMG a due canali che i pazienti potrebbero indossare a casa. La conclusione di questo studio è stata che il gruppo che ha utilizzato il dispositivo di allenamento a casa, ha mostrato un’andatura quasi normale dopo due mesi. Questo obiettivo è raggiungibile solo quando i pazienti stanno facendo esercizi che rafforzano i rapitori dell’anca in combinazione con il dispositivo biofeedback EMG a due canali.
I pazienti con trendelenburg soffrono di una gamma anormale di movimento nell’anca e nel tronco; quindi, potrebbe essere utilizzato anche un biofeedback a specchio a parete., Questo trattamento viene utilizzato per aumentare la gamma di movimento dell’anca e del tronco. Il paziente ottiene un feedback visivo su come cammina. I terapeuti guardano e danno consigli / correzione alla postura, in modo da facilitare una corretta rieducazione dell’andatura.
- Hensinger RN. Zoppicare. Pediatria Clin Nord Am. 1986; 33:1355.
- 2.0 2.1 Pomeroy VM, Chambers SH, Giakas G, Bland M. Affidabilità della misurazione dei parametri tempo-spaziali dell’andatura dopo l’ictus utilizzando GaitMat II. Clin Rehabil. 2004;18(2):222-227.
- Vasudevan PN, Vaidyalingam KV, Nair PB., Il segno di Trendelenburg può essere positivo se l’anca è normale?J Bone Joint Surg Br. 1997;79(3):462-6.
- Apley G. Apley sistema di ortopedia e fratture. 6a edizione, ELBS, 1986. p243.
- 5.0 5.1 Castro WH. Esame e diagnosi dei disturbi muscoloscheletrici: Esame clinico-Modalità di imaging. Thieme, 2001
- 6.0 6.1 Moore, KL, Dalley, AF, Agur, AM. Anatomia clinicamente orientata. 7a ed. Il sito utilizza cookie tecnici e di terze parti per migliorare la tua esperienza di navigazione. Biomeccanica e Biomateriali in ortopedia. Springer, 2004., p528-530
- McGee SR. Diagnosi fisica basata sull’evidenza . Elsevier, 2007. p51.
- Pai VS. Significato del segno Trendelenburg in artroplastica totale dell’anca. J Arthroplasty, 1996; 11 (2): 174-179 Livello di evidenza: 1b
- Drake, RL, Vogl, W, Mitchell, AW, Gray, H. Grey’s anatomy for Students 2nd ed. Filadelfia: Churchill Livingstone / Elsevier, 2010
- Roda D. Il ciclo dell’andatura: una ripartizione di ogni componente. Disponibile da: http://www.youtube.com/watch?v=5j4YRHf6Iyo
- Hensinger RN: Limp. Pediatr Clin North Am 1986; 33:1355.
- 13,0 13,1 Craig A., Siti di compressione/intrappolamento del nervo dell’arto inferiore. Nervi e lesioni nervose: dolore, trattamento, lesioni, malattie e direzioni future. 2015, 2: 755-77 https://doi.org/10.1016/B978-0-12-802653-3.00097-X
- Petrofsky J. L’uso di elettromiogramma biofeedback per ridurre Trendelenburg andatura. European Journal of Applied Physiology. 2001;85(5):491-495
- McGee SR. Diagnosi fisica basata sull’evidenza. Elsevier, 2007. p51-54
- 16,0 16,1 Aringa JA. L’ortopedia pediatrica di Tachdjian: Dal Texas Scottish Rite Hospital for Children. 5a edizione. Saunders Elsevier. 2013., Livello di evidenza: 1b
- Gilliss AC, Swanson RL, Janora D, Venkataraman V. Uso del trattamento manipolativo osteopatico per gestire l’andatura compensata di Trendelenburg causata da disfunzione somatica sacroiliaca. Il giornale dell’associazione osteopatica americana. 2010;110(2):81-6.
- Flynn JM, Widmann RF. Il bambino zoppicante: valutazione e diagnosi. J Am Acad Orthop Surg 2001; 9: 89-98.
- Richard J. Ham, et. Al, Primary care geriatrics: a case-based approach, Mosby Elsevier, 2007.
- J. Gross, J. Feto, Elaine Rosen, Esame muscolo-scheletrico, 3a edizione.,
- McGee S., Evidence based physical diagnosis, 3rd edition, 2012.
- HardCastle P, Nade S. Il significato del segno trendelenburg. J Bone Joint Surg Br Novembre. 1985; 67-B (5): 741-746.
- Saleh M, Milne A. Scanografia a fascio parallelo per la misurazione della lunghezza delle gambe e dell’allineamento delle articolazioni. J Bone Joint Surg Br. 1994; 76(1):156–157.
- Paley D. Allineamento normale degli arti inferiori e orientamento articolare. In: Paley D (ed) Principi di correzione della deformità. Berlino: Springer. 2002. pag. 1-18.
- Gage JR. Analisi dell’andatura nella paralisi cerebrale. 1 ° edn., Cliniche in medicina dello sviluppo, vol 121. Londra:Mac Keith Press, 1991.
- Bohm P, Brzuske A. Salter innomina l’osteotomia per il trattamento della displasia evolutiva dell’anca nei bambini: risultati di settantatré osteotomie consecutive dopo ventisei-trentacinque anni di follow-up. J Bone Joint Surg Am 2002;84: 178-86.Livello di evidenza: 2a
- Pafilas D, Nayagam S. Il supporto pelvico osteotomia: indicazioni e pianificazione preoperatoria. Strategie nel trauma e ricostruzione degli arti. 2008.DOI:10.1007 / s11751-008-0039-7
- Emara K., Osteotomia di supporto pelvico nel trattamento di pazienti con artroplastica di escissione. Ortopedia clinica e ricerca correlata. 2008; 466: 708-13. DOI 10.1007 / s11999-007-0094-2.
- Andrews J, Harrelson G, Wilk K. Riabilitazione fisica dell’atleta ferito.4a edizione. Elsevier Saunders. 2012. Livello di evidenza: 5
- 30.0 30.1 Petrofsky J. L’uso di elettromiogramma biofeedback per ridurre Trendelenburg andatura. European Journal of Applied Physiology. 2001; 85 (5): 491-495 http://link.springer.com/article/10.1007/s004210100466 Livello di prove: 2b
- J. S. Petrofsky., Sistema di analisi dell’andatura basato su microprocessore per riqualificare l’andatura di Trendelenburg. Ingegneria medica e biologica e informatica, Volume 39, Numero 1, 140-143, DOI: 10.1007/BF02345278. Livello di prova: 4
- J. S. Petrofsky. Sistema di analisi dell’andatura basato su microprocessore per riqualificare l’andatura di Trendelenburg. Ingegneria medica e biologica e informatica. 2001; 39(1): 140-143. DOI: 10.1007 / BF02345278. Livello di prova: 4
- Davis CM. Terapie complementari in riabilitazione. 3a edizione. SLACK incorporated, 2009. Livello di prova: 5
- D. Hamacher, D. Bertram, C. Fölsch, L., Schega, Evaluatiob di un sistema di feedback visivo nella riqualificazione dell’andatura: uno studio pilota, Elsevier, 2012. Livello di prova: 4




