Rédacteurs originaux – Sigrid Bortels principaux contributeurs – Camille Dewaele, Sigrid Bortels, Leana Louw, Mariam Hashem et Rachael Lowe
Introduction
Les blessures au ligament croisé postérieur (LPC) peuvent aller d’un étirement à une déchirure totale ou à une rupture du ligament. Ces blessures sont moins fréquentes que les blessures au ligament croisé antérieur (LCA), car la LPC est plus large et plus forte.
Anatomie cliniquement pertinente
Le PCL est l’un des deux ligaments croisés du genou., Il agit comme le ligament stabilisateur majeur du genou. et empêche le tibia d’un déplacement postérieur excessif par rapport au fémur. Il fonctionne également pour empêcher l’hyper-extension et limite la rotation interne, l’adduction et l’abduction au niveau de l’articulation du genou. Le PCL est deux fois plus épais que le LCA, ce qui entraîne moins de blessures que le LCA en raison de sa nature plus forte. En conséquence, les blessures par PCL sont moins fréquentes que les blessures par ACL.,
Il prend naissance à la surface interne du condyle fémoral médial et s’insère au centre de l’aspect postérieur du plateau tibial, 1 cm sous la surface articulaire du tibia. Il traverse L’ACL pour former un « X ». Le PCL se compose de deux faisceaux inséparables: le large faisceau antérolatéral (AL) et le plus petit faisceau postéromédial (PM). Le faisceau AL est le plus serré en flexion moyenne et en rotation interne du genou, tandis que le faisceau PM est le plus serré en extension et en flexion profonde du genou. L’orientation des fibres varie entre les faisceaux., Le faisceau AL est plus orienté horizontalement en extension et devient plus vertical lorsque le genou est fléchi au-delà de 30°. Le faisceau PM est orienté verticalement dans l’extension du genou et devient plus horizontal grâce à une amplitude de mouvement similaire.,
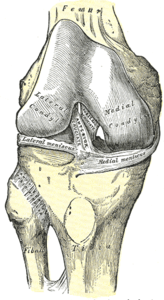
Anterior view knee |
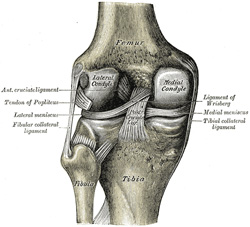
Posterior view knee |
Epidemiology/Aetiology
Epidemiology
The mean age of people with acute PCL injuries range between 20-30’s., Les blessures à la PCL peuvent survenir isolément, principalement à la suite d’un sport, ainsi que combinées (voir blessures au genou multi-ligamentaires), généralement causées par des accidents de véhicules à moteur. Les blessures par PCL représentent 44% des blessures aiguës au genou et sont le plus souvent associées à une blessure au coin postérolatéral. Une incidence de 2 à 3% est estimée pour l’insuffisance chronique et asymptomatique de PCL chez les joueurs de football collégial d’élite.
étiologie/mécanisme de blessure
le mécanisme de blessure le plus fréquent est un coup direct à la face antérieure du tibia proximal sur un genou fléchi avec la cheville en flexion plantaire., Cela se produit souvent sous forme de blessures au tableau de bord lors d’accidents de la route et entraîne une traduction postérieure du tibia. Les mécanismes d’hyper-extension et de rotation ou de stress varus/valgus peuvent également être responsables des déchirures de PCL. Ces blessures surviennent principalement lors de sports tels que le football, le football et le ski. Des lésions PCL isolées sont fréquemment rapportées chez les athlètes, l’hyper-flexion étant le mécanisme de blessure le plus fréquent. Les athlètes rapportent rarement avoir entendu un pop et peuvent être en mesure de continuer à jouer immédiatement après la blessure., D’autres mécanismes de blessure PCL comprennent de mauvais atterrissages à partir d’un saut, un simple faux pas ou un changement de direction rapide.
Caractéristiques/présentation clinique
Caractéristiques
lésions PCL présentes à différents degrés selon la gravité.
- Grade 1: dommages limités avec seulement des déchirures microscopiques dans le ligament, principalement à la suite d’un étirement excessif. Il est toujours capable de fonctionner et de stabiliser le genou.
- Grade 2: Le ligament est partiellement déchiré. Il y a un sentiment d’instabilité.
- Grade 3: déchirure ou rupture complète du ligament., Ce type de blessure s’accompagne principalement d’une entorse du LCA et/ou des ligaments collatéraux.
présentation Clinique
Une distinction peut être faite entre les symptômes d’une infection aiguë et chronique PCL blessure.
lésion PCL aiguë
- lésion isolée:
- combinaison avec d’autres lésions ligamentaires:
Les symptômes diffèrent selon l’étendue de la lésion au genou. Cela inclut l’enflure, la douleur, une sensation d’instabilité, une amplitude de mouvement limitée et des difficultés de mobilisation. Des ecchymoses peuvent également être présentes.,
lésion PCL chronique
Les Patients atteints d’une lésion PCL chronique ne sont pas toujours en mesure de se souvenir d’un mécanisme de lésion. Les plaintes courantes sont l’inconfort avec le port de poids dans une position semi-fléchie (par exemple, monter des escaliers ou s’accroupir) et des douleurs au genou lors de la marche sur de longues distances. Des plaintes d’instabilité sont également souvent présentes, principalement lors de la marche sur une surface inégale. Une douleur rétropatellaire et une douleur dans le compartiment médial du genou peuvent également être présentes. Le gonflement et la raideur potentiels dépendent du degré de dommage chondral associé.,> Fréquent:
- lésion du LCA
- lésion du ligament collatéral médial
- lésion du ligament Talofibulaire
- lésions des ménisques
- lésions de l’articulation Patellofémorale
- lésion du genou Postérolatéral et instabilité du varus associée
Peu fréquent:
- lésion du genou Multiligament
- fracture du condyle fémoral
- fracture du plateau tibial
procédures diagnostiques
examen physique
un historique détaillé permettant de comprendre la nature des symptômes et le mécanisme de la blessure pour distinguer les différentes présentations., La difficulté à porter le poids et l’amplitude de mouvement réduite sont la présentation typique. Exclure la fracture et la luxation dépendra des symptômes et du mécanisme de la blessure.,indicate a posterolateral ligament complex injury
- Posterior Lachman test: A slight increase in posterior translation indicates a posterolateral ligament complex injury
- Posterior sag sign: Posterior sagging of the tibia indicates a positive test
- Quadriceps active test: this test can aid in the diagnosis of complete PCL tear.,
- Test de cadran ou test de rotation externe tibiale: pour tester s’il y a une blessure combinée au PCL et au coin postérolatéral (PLC).Une rotation externe accrue à 30 degrés indique seulement une blessure PCL isolée. Les différences remarquées à 30 et 90 degrés indiquent une blessure combinée au PCL et au PLC.,
- tests spéciaux pour exclure les blessures au genou en collision:
- Divers/Valgus stress tests
- externe rotation recurvatum test
- inverse pivot shift test
enquêtes spéciales
- rayons X:
- AP, tunnel, lever du Soleil, stress et une vue latérale (mieux pour détecter l’affaissement latéral)
- Les rayons X peuvent être effectués dans différentes positions, par exemple, la position debout et le port de poids avec flexion du genou à 45°
- aide à l’identification précoce des fractures D’avulsion de PCL
- chronique: évaluer le rétrécissement de l’espace articulaire (de préférence en incluant des vues de portage et de lever du soleil)
- IRM: l’étalon-or en matière de diagnostic de PCL et de blessures associées
- aiguë: déterminer le degré de blessure, ainsi que l’évaluation d’autres structures potentiellement blessées (par exemple, les ligaments, le ménisque et / ou les structures cartilagineuses du genou). Un signal accru ou une continuité perturbée du ligament est attendu.,
- chronique: L’IRM peut sembler normale dans les blessures de grade I et II.
- scans osseux: meilleur dans les cas chroniques avec douleur récurrente, gonflement et instabilité.
- détecter les changements arthritiques précoces avant L’IRM ou la radiographie. Ces patients ont un risque plus élevé de développer des modifications dégénératives du cartilage articulaire, démontrées par des zones d’absorption accrue des radiotracteurs, le plus souvent dans les compartiments médial et fémoro-patellaire., Forme Subjective du genou
prise en charge médicale
prise en charge conservatrice
un traitement Non opératoire est normalement utilisé pour une entorse aiguë, isolée de grade I ou II, si elle répond aux critères suivants:
- tiroir postérieur <10 mm
- diminution de l’excursion du tiroir postérieur avec rotation interne sur le fémur
- <5° laxité rotative anormale et/ou absence d’augmentation significative de la laxité valgus-Varus
Les Larmes de PCL de grade I et II récupèrent généralement rapidement et la plupart des patients sont satisfaits du résultat., Les athlètes sont normalement prêts pour le retour au jeu dans les 2-4 semaines. La prise en charge comprend:
- immobiliser le genou dans une orthèse de mouvement verrouillée en extension pendant 2-3 semaines
- prise de poids assistée (partielle à complète) pendant 2 semaines
- physiothérapie
Une blessure aiguë de grade III peut également être gérée de manière conservatrice. L’Immobilisation dans une orthèse de mouvement en pleine extension est recommandée pendant deux à quatre semaines, en raison de la forte probabilité de blessures aux autres structures postérolatérales., La sublaxation tibiale postérieure causée par les ischio-jambiers est réduite au minimum en extension, ce qui entraîne moins de force pour la PCL endommagée et les structures postérolatérales. Cela permet aux structures des tissus mous de guérir. La physiothérapie est recommandée dans le cadre de la gestion conservatrice. Le retour au jeu après une prise en charge conservatrice des larmes de grade III se situe normalement entre 3 et 4 mois.
chronique isolée grade I& II les blessures par PCL sont généralement gérées de manière conservatrice avec la physiothérapie. La modification de l’activité est recommandée dans les cas chroniques avec douleur récurrente et gonflement.,
prise en charge chirurgicale
l’objectif principal lors d’une reconstruction PCL est de rétablir la mécanique normale du genou et la stabilité dynamique du genou, corrigeant ainsi la laxité tibiale postérieure. Il existe différentes options de l’approche chirurgicale optimale pour une reconstruction PCL. Le débat existe sur le meilleur type ou la meilleure source de greffe, le placement du tibia, les tunnels fémoraux, le nombre de faisceaux de greffe et la quantité de tension sur les faisceaux.
lors de l’utilisation d’une greffe à double faisceau, les deux faisceaux de la PCL peuvent être reconstruits., Une seule greffe de faisceau ne reconstruit que le faisceau antérolatéral le plus fort. L’approche à double faisceau peut restaurer la cinématique normale du genou avec une gamme complète de mouvements, tandis que le faisceau unique ne restaure que la plage de 0°à 60° du genou.
les types de greffes comprennent:
- allogreffe (principalement du Tendon D’Achille): diminution du temps chirurgical et absence de traumatisme iatrogène au site de récolte. La greffe du tendon d’Achille produit une grande quantité de collagène et assure un remplissage complet des tunnels. Ceci est normalement utilisé pour reconstruire le faisceau AL., La greffe AL est tendue et fixée à 90° de flexion du genou.
- tissu autologue:
- Os-tendon rotulien-os: le plus commun, car les bouchons osseux permettent une fixation suffisante du tissu. Les inconvénients de cette greffe sont la morbidité du site de récolte et en raison de la forme rectangulaire de la greffe, les tunnels ne peuvent pas être complètement remplis de collagène.
- ischio-jambiers quadruplés: diminue le facteur de morbidité, mais entraîne une méthode de fixation inférieure. Une autogreffe du tendon semi-tendineux double est normalement utilisée pour la reconstruction du faisceau PM., Le greffon PM est tendu et fixé à 30° de flexion du genou.
- tendon du Quadriceps: a un facteur de morbidité et des propriétés biomécaniques adéquates.
lésion PCL aiguë
la reconstruction chirurgicale de la PCL est recommandée dans les lésions aiguës avec subluxation et instabilité sévères du tibia postérieur, si la traduction postérieure est supérieure à 10 mm ou s’il existe de multiples lésions ligamentaires. PCL avulsion fracture blessures les fractures guérissent bien lorsqu’elles sont opérées tôt., Les personnes à forte demande, telles que les jeunes athlètes, sont normalement traitées par chirurgie dès que possible, afin d’améliorer les chances de retrouver leur pleine capacité fonctionnelle. Les blessures de Grade III de la PCL sont principalement combinées à d’autres blessures, et donc une reconstruction chirurgicale des ligaments devra être effectuée, souvent dans les 2 semaines suivant la blessure. Ce laps de temps donne la meilleure réparation du ligament anatomique de la PCL et moins de cicatrices capsulaires.,
lésion PCL chronique
une intervention chirurgicale est recommandée dans les cas chroniques, compte tenu des éléments suivants (principalement dans les blessures de grade III):
- douleur récurrente et gonflement
- analyse osseuse Positive avec le patient étant incapable de modifier ses activités
- dans les cas où des lésions combinées sont présentes, arthroscopie diagnostique, mais l’incrustation elle-même est une chirurgie ouverte., Les tunnels fémoraux sont établis avec une technique extérieure-intérieure pour dupliquer étroitement l’insertion fémorale du complexe ligament PCL-méniscofémoral. La greffe est préparée pendant l’exposition. Ensuite, il est placé dans le Passeur de greffe et passé à travers le tunnel fémoral, tendu et vissé à l’OS.
- une limitation de l’amplitude de mouvement du genou est nécessaire après la chirurgie (voir Gestion de la physiothérapie).
- méthode du tunnel Tibial: approche arthroscopique., Une goupille de guidage est forée à partir d’un point juste distal et médial au tubercule tibial et visant à l’aspect distal et latéral de l’empreinte PCL. Le tunnel fémoral doit être placé juste sous l’os sous-chondral, pour réduire le risque d’ostéonécrose. La direction du passage de la greffe dépend du type de greffe utilisé. La procédure d’incrustation tibiale évite cette partie difficile. Le greffon est placé en flexion de 70° à 90°. Dans la reconstruction d’un seul faisceau, seul 1 tunnel est percé. Dans une reconstruction à double faisceau, deux tunnels sont forés, ce qui est techniquement plus difficile.,
Complications
Les complications possibles après ou pendant une reconstruction de PCL comprennent:
- Fractures
- lésion de l’artère poplitée
- thrombose veineuse profonde
- laxité résiduelle (peut être causée par une lésion de PCL non isolée non diagnostiquée)
- diminution de l’amplitude des mouvements (peut être causée par un placement incorrect ou une trop grande tension du greffon).,
- La Manipulation sous anesthésie peut être considérée comme améliorant l’amplitude des mouvements en cas d’échec de la physiothérapie
prise en charge de la physiothérapie
prise en charge conservatrice
Grade 1 & II blessures
Les chirurgiens orthopédiques recommandent deux semaines d’immobilisation relative du genou (dans une orthèse verrouillée)., La physiothérapie au cours de cette période comprend:
- mobilisation partielle à complète de la prise de poids
- réduire la douleur et l’inflammation
- réduire l’épanchement articulaire du genou
- restaurer l’amplitude de mouvement du genou
- renforcement du genou (en particulier la rééducation protectrice des quadriceps)
- Le renforcement du quadriceps est un facteur clé tibia.,
- modification de l’activité jusqu’à ce que la douleur et l’enflure disparaissent
Après 2 semaines (sur recommandation du chirurgien orthopédiste):
- progression vers une mobilisation complète de la portance
- sevrage de l’orthèse d’amplitude de mouvement
- Proprioception, équilibre et coordination
- programme D’agilité lorsque la force et l’endurance ont été 4 semaines de blessure
blessures de grade III
Le genou est immobilisé dans une orthèse d’amplitude de mouvement, verrouillée en extension, pendant 2 à 4 semaines.,-4 semaines:
- Eviter le renforcement isolé des ischio-jambiers
- flexion du genou assistée Active <70°
- progression de la prise de poids dans les limites de la douleur
- rééducation des Quadriceps: favoriser la stabilisation dynamique et contrecarrer la subluxation tibiale postérieure
- exercices en chaîne fermée
- li> progresser vers des exercices fonctionnels tels que le vélo stationnaire, la presse des jambes, les exercices elliptiques et l’escalade d’escalier
le retour au jeu est spécifique au sport, et seulement après 3 mois.,
blessures chroniques
Les blessures chroniques par PCL peuvent être traitées de manière adéquate par la physiothérapie. Une plage de mouvement orthèse est utilisée, initialement réglé pour empêcher la borne 15° d’extension. Après un certain temps, l’Accolade est ouverte à pleine extension.
réadaptation postopératoire
la réadaptation postopératoire dure généralement de 6 à 9 mois. La durée de chacune des cinq phases et la durée totale de la réhabilitation dépend de l’âge et du niveau physique du patient, ainsi que le succès de l’opération. Voir aussi la page sur la reconstruction PCL.,
directives générales pour la rééducation postopératoire de la PCL:
- La mobilité doit être limitée de 0 à 90 degrés au cours des deux premières semaines, puis facilitée progressivement jusqu’à la ROM complète.
- La jambe impliquée doit être en position non portante pendant les 6 premières semaines, puis placée dans une attelle mobilisatrice et progressée vers une attelle PCL rebondissante pendant 6 mois.,
- éviter la contraction isolée des ischio-jambiers pendant 4 mois en raison de la force des ischio-jambiers dans le dessin du tibia vers l’arrière qui peut appliquer une force d’élongation sur le greffon PCL provoquant une instabilité
- éviter la flexion du genou non soutenue pendant 4 mois pour éviter toute force de dessin postérieure sur le tibia.
Phase I: phase postopératoire précoce
la mobilisation précoce et la contrainte sous-Maximale sur le greffon conduisent à de meilleurs résultats.,
objectifs de protection maximale et de réadaptation précoce:
- restaurer l’homéostasie articulaire
- Gestion du tissu cicatriciel
- restaurer la ROM articulaire
- réentraîner les quadriceps
- créer un plan efficace pour votre patient
stratégies de réadaptation:
- effectuer des exercices de ROM depuis la position couchée pour éviter l’affaissement tibial postérieur et l’élongation du greffon
- enseignez au patient à effectuer la contraction / les ensembles du quadriceps à partir du jour 1 après la chirurgie si le patient ne prend pas de médicaments contre la douleur puissants.,
- La mobilisation fémoro-patellaire est importante pour prévenir la cicatrisation et préserver le volume articulaire pour une gamme complète de flexion et d’extension
- Ice et élévation pour la gestion de l’enflure et de l’inflammation
- progresser en appliquant des stratégies pour augmenter L’extension ROM et terminale du genou
l’un des progrès Cette option peut ne pas toujours être disponibles, mais si trouvé assurez-vous d’utiliser., C’est une attelle à ressort visant à placer une force antérieure sur le tibia empêchant l’affaissement tibial postérieur et l’allongement de la greffe en plaçant la greffe dans une position raccourcie. Immédiatement après la chirurgie, il est recommandé de placer la jambe dans une attelle mobilisatrice, puis de passer à une attelle dynamique une fois l’enflure atténuée. Il devrait être utilisé tout le temps et seulement enlevé pour effectuer des exercices pendant 6 mois. Ensuite, passez à un contreventement plus fonctionnel, porté tout le temps pendant 12 mois.,
div
Phase II: réhabilitation postopératoire ultérieure
commence 8 semaines après la chirurgie. L’objectif est de créer un plan pour le patient afin de le préparer au retour à la capacité fonctionnelle préopératoire en remédiant à tous les déficits de MSK.,
domaines à traiter en réadaptation postopératoire tardive et délais suggérés:
- endurance musculaire (semaines:9-16)
- force (semaines 17-22)
- puissance (semaines 23-28) avec progression de la course si nécessaire (semaines 25-28)
- vitesse et agilité (semaines 29-32)
- retour à l’entraînement (semaine 33).
- retour au sport: cela varie d’un sport à l’autre mais prend en moyenne environ 3-4 semaines d’entraînement. Retour au jeu vers la 36e semaine.,
Il n’y a pas d’exercices spécifiques pour la réadaptation PCL mais généralement nous devrions penser à la jambe entière après une période de NWB. Incorporer différents exercices pour les Quadriceps, les fessiers et les ischio-jambiers et les combiner dans des exercices fonctionnels. Ajustez les paramètres d’entraînement à l’objectif ciblé; endurance, puissance ou renforcement.,>
ischio – jambiers Dominant ischio-jambiers Maigre/ischio-jambiers nordiques Curl 
critères de retour au sport:
la preuve n’a pas fourni de critères spécifiques pour le retour au sport après la reconstruction de PCL, mais logiquement, nous pouvons adapter les mêmes critères après la reconstruction de ACL:
- Un indice de quad et côté non impliqué., La force des ischio-jambiers doit également être prise en compte.
- moins de 15% de déficit de symétrie des membres inférieurs lors des tests de saut à une jambe (saut simple, triple saut, saut croisé et saut chronométré)
bilan clinique
Les blessures par PCL sont principalement causées par une hyper-flexion et ne se produisent pas fréquemment. Cela est dû à la force du ligament et au fait que l’hyper-flexion, possible par une force à l’aspect antérieur du tibia proximal, ne se produit pas couramment., Les blessures de PCL se produiront principalement pendant des sports, tels que le football, le football et le ski. Un autre mécanisme possible de blessure peut être un accident de voiture, entraînant une « blessure au tableau de bord ». La gravité est divisée en trois degrés et une blessure aiguë se distingue d’une blessure chronique. La présentation clinique dépendra du degré et de l’état de la blessure. Si les symptômes sont observables, ceux-ci comprennent généralement un gonflement, une douleur, une sensation d’instabilité, une amplitude de mouvement limitée et des difficultés de mobilisation. Le traitement dépend du grade et du patient individuel., Une blessure de grade I et II est habituellement traitée non chirurgicalement, à moins qu’elle ne se produise chez un jeune athlète ou une personne à forte demande. Une blessure de grade III est généralement traitée par une intervention chirurgicale, mais un traitement non chirurgical est également possible. La physiothérapie joue un rôle dans la gestion conservatrice, ainsi que dans la réadaptation postopératoire. Les deux programmes de réadaptation se concentrent sur le groupe musculaire du quadriceps, en raison de sa capacité à prendre partiellement en charge la fonction de la PCL., La structure et l’accumulation du programme de réadaptation dépendent du degré de la blessure, du patient individuel et du succès de l’opération (le cas échéant).




